Prevalence and Related Factor of Asthma Towards Children Aged 13rd-14th in Rural Area
on

ISSN: 2597-8012 JURNAL MEDIKA UDAYANA, VOL. 11 NO.3,MARET, 2022

DOAJ
DIRECTORY OF OPEN ACCESS JOURNALS
Diterima: 11-12-2020 Revisi: 23-06-2020 Accepted: 28-03-2022
PREVALENS DAN FAKTOR YANG BERHUBUNGAN DENGAN ASMA PADA ANAK USIA 13-14 TAHUN DI DAERAH RURAL
Ni Made Wini Jayesthiwi Wanami Putri1, Ayu Setyorini Mestika Mayangsari2, Gusti Lanang Sidiartha2, I Gusti Agung Ngurah Sugitha Adnyana2
1. Program Studi Pendidikan Dokter, Fakultas Kedokteran, Universitas Udayana 2Departemen Ilmu Kesehatan Anak, Fakultas Kedokteran, Universitas Udayana. e-mail: thiwiwanami@gmail.com
ABSTRAK
Penderita asma di seluruh dunia berjumlah sebanyak 300 juta orang dengan prevalens sebesar 1 sampai 16% populasi dunia. Namun belum diketahui prevalens dan faktor risiko asma di daerah rural. Asma merupakan penyakit saluran napas kronis multifaktorial, sehingga penelusuran prevalens dan faktor risiko asma dilakukan untuk pencegahan dan penanganan kasus asma. Rancangan desain penelitian ini adalah penelitian kuantitatif dengan desain penelitian epidemiologis analitik potong lintang. Penelitian dilakukan di SMP Negeri 1 Sukawati, Desa Sukawati, Kabupaten Gianyar, Bali. Total terdapat 557 sampel anak berusia 13-14 tahun yang didapat dari pengambilan sampel secara konstitusional. Instrumen penelitian menggunakan kuisioner ISAAC atauu International Study of Asthma and Allergies in Childhood elektronik. Penelitian ini ingin mencari hubungan antara riwayat dermatitis atopi, rhinitis, kelebihan berat badan, penyakit atopi keluarga, perokok pasif, konsumsi makanan cepat saji dengan angka kejadian asma pada daerah rural di Bali. Prevalens asma yang didapat dari penelitian ini adalah 7,5%. Berdasarkan analisis data, didapatkan rhinitis alergi (RP=2,09 IK95%=1,1-3,72 p=0,01), dermatitis atopik (RP=4,33 IK95%=2,34-8,02 p=0,0001), dan riwayat
penyakit atopi keluarga (RP= 2,56 IK95% 1,42-4,63 p=0,001) memiliki hubungan signifikan dengan angka kejadian asma. Sedangkan obesitas dan overweight anak (RP=0,98 IK95%=0,48-2,0 p=0,96), perokok pasif (RP=1,52 IK95%=0,84-2,74 p=0,16), dan riwayat konsumsi makanan cepat saji (RP=1,24 IK95%=0,65-2,35 p=0,51) tidak memiliki hubungan signifikan dengan angka kejadian asma anak. Faktor risiko internal memiliki hubungan dalam berkembangnya penyakit asma pada anak. Sedangkan, faktor risiko eksternal memerlukan penelusuran lebih jauh untuk melihat dampaknya terhadap perkembangan dan perburukan gejala asma.
Kata kunci: Asma, ISAAC, Prevalens, Faktor Berhubungan
ABSTRACT
There are 300 million people in all aged have an asthma, or it reach 1-16% prevalent of asthma in children worldwide. The study of prevalence and risk related factors of asthma in rural daerah is still very limited nowadays. The design of this study is cross-sectional quantitative study, with epidemiology analytic design. This study was conducted in Junior High School 1 in Sukawati, Sukawati Village, Gianyar, Bali. There are 557 samples of children aged 13rd-14th. The samples were collected based on constitutional sampling method. This study used ISAAC (International Study of Asthma and Allergies in Childhood) electronic questionnaires. The aims of this study was to determine the relation between prevalence of asthma and its related factors dermatitis atopic, allergies rhinitis, states of nutrition, atopic diseases in family, passive smokers, and fast food consumption in rural daerah in Bali. Prevalence of asthma in Bali in this study is 7.5%. Based on the analysis, allergic rhinitis (RP= 2.09 IK95%= 1.1-3.72 p= 0.01), atopic dermatitis (RP=4.33 IK95%=2.34-8.02 p=0.0001), and atopic diseases in family (RP= 2.56 IK95%=1.42-4.63 p=0.001), had a significant difference result with the prevalence of asthma. Besides, obesity (RP=0.98 IK95%=0.48-2.0 p=0.96), passive smokers (RP=1.52 IK95%=0.84-2.74 p=0.16), and fast food consumption (RP=1.24 IK95%=0.65-2.35 p=0.51), did not have any significant different result with the prevalence of asthma. Internal risk factors have a significant result towards the prevalence of asthma. Meanwhile, external risk factors need more exploration and research to know its effect on exacerbation and incident of asthma.
Keyword: Asthma, ISAAC, Prevalence, Related Factors
Asma adalah penyakit kronis saluran napas yang sering terjadi pada anak. Asma memiliki beberapa manifestasi klinis seperti batuk, napas pendek, nafas berbunyi, dan dengan riwayat atopi pada 75% kasus asma.1 Asma disebabkan oleh menyempitnya saluran nafas, hal ini dipicu oleh konstriksi otot-otot sekitar organ pernapasan, serta meningkatnya sekresi mucus di saluran nafas. Hal ini yang menyebabkan fenomena wheezing pada penderita asma.2 World Health Organization atau WHO menyatakan terdapat 235 juta orang yang mengalami asma di seluruh dunia.3 Global Initiative for Asthma menyatakan bahwa penderita asma berjumlah sebanyak 300 juta orang dengan prevalens sebesar 1 sampai 16% populasi dunia. Sedangkan di Negara Amerika, total lebih dari 25 juta kasus asma, dengan 6 juta diantaranya adalah anak-anak.4 Berdasarkan Global Asthma Nerwork anak-anak (6-7 tahun) dan remaja (13-14 tahun) memiliki prevalens asma yang lebih tinggi dibandingkan orang dewasa.5 Indonesia sendiri memiliki tingkat penderita asma yang cukup tinggi, berdasarkan hasil Riskesdas tahun 2013, asma merupakan salah satu penyakit tidak menular kronis tertinggi setelah diabetes dan hipertensi dengan prevalensnya 4,5 persen. Prevalens penyakit asma bersanding dengan penyakit-penyakit noncommunicable lainnya seperti jantung koroner, diabetes melitus, gagal jantung, stroke hingga gagal ginjal kronis.6 Bali (6,2%) menempati posisi keenam untuk prevalens asma di Indonesia setelah Sulawesi Tengah, Nusa Tenggara Timur, Daerah Istimewa Yogjakarta, Sulawesi Selatan, dan Kalimantan Selatan. Sedangkan untuk wilayah Bali, Karangasem memegang prevalens tertinggi sebesar 12,3%, disusul dengan Bangli sebesar 8,3% dan Klungkung 7,7%.6 Data terakhir yang didapat melalui Rikesdas Bali tahun 2013, menampilkan kabupaten Karangasem memegang prevalens tertinggi penderita asma di Bali. Namun, pada Riskesdas 2018, dikatakan Bali menempati posisi ketiga untuk kasus asma di Indonesia dengan prevalens 4,2%. Perkembangan jaman dan gaya hidup masyarakat dapat menjadi salah satu penyebab yang diasumsikan menjadi penyebab tingginya angka kejadian asma anak di Bali.7
Tindakan pencegahan dari penyakit asma diperlukan, mengingat asma tidak dapat disembuhkan namun dapat dikontrol dengan penggunaan obat obat dan kontrol terhadap pemicu asma.8 Mengidentifikasi faktor risiko asma merupakan langkah pertama dalam mengembangkan strategi efektif untuk pencegahan primer asma.9 Adapun beberapa faktor risikonya seperti faktor genetik maupun non-genetik yang memicu alergi atau iritasi. Berdasakan ISAAC terdapat beberapa faktor risiko asma yaitu riwayat atopi anak, genetik, rendahnya pendidikan ibu, polusi udara, berat lahir, asap rokok, cooking fuel, serta ventilasi rumah tidak memadai.10 Meskipun tidak diketahui dengan jelas, selain faktor risiko diatas, beberapa penelitian terbaru menyatakan bahwa asma berhubungan dengan gaya hidup dan pola makan anak. Seperti yang dinyatakan oleh Beasley et al. (2015), makanan tertentu dapat berpengaruh terhadap angka kejadian asma. Beberapa
contoh makana tersebut diantaranya makanan cepat saji, daging olahan, minuman kemasan hingga makanan dengan kadar natrium atau garam yang tinggi.11,12
Melalui penelitian ini penulis ingin mengetahui lebih jauh terkait prevalens serta faktor risiko asma yang dilakukan dengan studi epidemiologi pada daerah rural di Provinsi Bali, tepatnya Desa Sukawati. Berdasarkan hasil acak sederhana, penelitian ini akan dilaksanakan di SMP Negeri 1 Sukawati yang terletak di Kecamatan Sukawati, Kabupaten Gianyar dengan. Penelitian ini dilakukan pada anak usia 13-14 tahun, yang mana Global Asthma Network5 menyatakan bahwa penelitian epidemiologi asma lebih berfokus pada anak dan remaja dan jarang dilakukan pada orang dewasa dan lansia. Hal ini dikarenakan sedikitnya survei yang dilakukan terhadap penyakit asma pada usia lanjut serta terdapat kesulitan untuk membedakan asma dengan penyakit respirasi kronis lainnya seperti chronic obstructive pulmonary disese (COPD). Tujuan dari penelitian ini adalah untuk mengetahui prevalens dan faktor risiko yang berhubungan dengan kejadian asma di daerah rural di Desa Sukawati, Kabupaten Gianyar Bali, Provinsi Bali.
Penelitian ini dilakukan di SMP Negeri 1 Sukawati, Desa Sukawati, Provinsi Bali, pada bulan Agustus sampai September 2020. Intrumen penelitian ini adalah kuisioner ISAAC (International Study of Asthma and Allergies in Children) berbahasa Indonesia. Lokasi penelitian dipilih dengan menggunkan teknik simple random sampling, dan terpilih SMP Negeri 1 Sukawati sebagai tempat pengambilan sampel penelitian. Sejumlah 557 orang sampel terpilih melalui teknik konsekutif sampling dari 720 orang total anak usia 13-14 tahun di SMP Negeri 1 Sukawati. Penyebaran kuisioner online dilakukan di masing – masing grup paguyuban kelas dan pengisian dilakukan oleh masing – masing responden penelitian. Pengisian kuisioner online akan terkumpul secara otomatis melalui sistem. Peneliti memberikan penjelasan penelitian, serta asma dan faktor risikonya secara singkat untuk memberikan gambaran terkait topik dari penelitian ini. Lebih jelasnya ditampilkan pada Gambar 1. Kuisioner ini terdiri dari kuisioner ISAAC asma, rhinitis alergi, dan dermatitis atopi. Serta kuisioner untuk mengetahui riwayat atopi keluarga, riwayat paparan asap rokok, dan riwayat konsumsi makanan cepat saji. Adapun kriteria inklusi sampel adalah setiap anak berusia 13-14 tahun yang bersedia menjadi sampel penelitian dengan mengisi informed consent, dan memiliki gadget/alat komunikasi untuk pengisian kuisioner online. Sedangkan kriteria ekslusi sampel adalah anak yang memiliki penyakit kronis lain seperti jantung, ginjal, dan hati. Data yang didapatkan akan diolah menggunakan program SPSS 24 secara univariat, bivariat menggunakan chi-square, dan multivariat dengan regresi logistik.
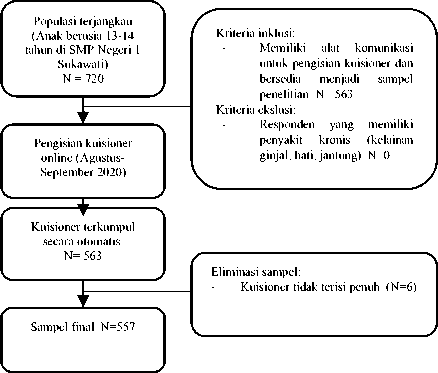
Gambar 1. Alur pemilihan sampel penelitian
Kuisioner disebarkan dari Agustus – September 2020 di SMP Negeri 1 Sukawati, kuisioner disebarkan ke 720 orang siswa berusia 13 – 14 tahun, dan terkumpul secara otomatis di sistem sejumlah 557 kuisioner. Karakteristik sampel penelitian dapat dilihat pada Tabel 1. Persebaran usia anak yaitu usia 13 tahun sejumlah 350 (62,8%) anak dan 14 tahun sejumlah 207 (37,2%) anak. Sedangkan untuk jenis kelamin, sejumlah 315 (56,6%) anak adalah perempuan, dan 242 (43,6%) anak adalah laki-laki.
Jumlah responden terdiagnosis asma adalah 42 responden (7,5%) dan tidak asma sebanyak 515 responden (92,5%). Responden yang terdiagnosis asma dibagi kembali menjadi 2 kategori, yaitu asma 12 bulan terakhir sejumlah 21 responden (3,8%) dan asma kumulatif sejumlah 21 responden (3,8%). Seorang anak dikatakan memiliki asma apabila memiliki skor ISAAC ≥ 6.
Sedangkan, dikatakan kategori asma 12 bulan terakhir apabila menjawab pertanyaan nomor 2,7, dan 8 tentang gejala 12 bulan terakhir. Lalu, pertanyaan nomor 1,2,6,7, serta 8 untuk asma kumulatif dengan pernyataan gejala dialami lebih dari 12 bulan terakhir.13,16 Lebih jelasnya, distribusi gejala asma berdasarkan kuisioner ISAAC ditampilkan pada Tabel 2.
|
Tabel 1. Karakteristik sampel penelitian | |||
|
Karakteristik |
Asma n = 42 |
Tidak asma n = 515 |
n (%) |
|
Jenis kelamin Perempuan |
14 |
301 |
315 |
|
Laki-Laki |
(2,5%) 28 (5%) |
(54%) 214 |
(56,6%) 242 |
|
Usia 13 tahun |
22 |
(38,4%) 328 |
(43,6%) 350 |
|
14 tahun |
(3,9%) 20 |
(58,9%) 187 |
(62,8%) 207 |
|
Status gizi anak |
(3,5%) |
(33,6%) |
(37,2%) |
|
Malnutrisi |
11 (2%) |
133 |
144 |
|
(23,9%) |
(25,9%) | ||
|
Obesitas |
2 (0,3%) |
30 (5,4%) |
32 (5,7%) |
|
Overweight |
8 (1,4%) |
51 (9,2%) |
59 (10,6%) |
|
Underweight |
1 (0,2%) |
52 (9,3%) |
53 (9,5%) |
|
Normal |
31 (5,6%) |
382 (68,6%) |
413 (74,1%) |
|
Rhinitis alergi | |||
|
Ada |
20 (3,6%) |
149 (23,1%) |
169 (30,3%) |
|
Tidak ada |
22 (3,9%) |
366 (65,8%) |
388 (69,7%) |
|
Dermatitis atopik | |||
|
Ada |
28 (5%) |
148 (26,6%) |
16 (31,6%) |
|
Tidak ada |
14 (2,5%) |
367 (65,9%) |
381 (68,4%) |
|
Penyakit atopi keluarga | |||
|
Ada |
25 (4,5%) |
178 (31,9%) |
203 (36,4%) |
|
Asma |
14 (2,5%) |
40 (7,2%) |
54 (9,7%) |
|
Non-asma |
11 (2%) |
138 (24,8%) |
149 (26,8%) |
|
Tidak ada |
17 (3,1%) |
337 (60,5%) |
354 (63,6%) |
|
Perokok pasif | |||
|
Sering terpapar |
17 (3,1%) |
155 (27,8%) |
172 (30,9%) |
|
Jarang terpapar |
25 (4,5%) |
360 (64,6%) |
385 (69,1%) |
|
Konsumsi makanan cepat saji | |||
|
Sering (≥ 3 |
12 |
124 |
136 |
|
kali/minggu) |
(2,2%) |
(22,2%) |
(24,4%) |
|
Tidak sering(<3 |
30 |
391 |
421 |
|
kali/minggu) |
(5,4%) |
(70,2%) |
(75,6%) |
Penentuan status gizi anak adalah dengan menggunakan perhitungan Body Mass Index (BMI) anak yang mana berat dan tinggi badan dilaporkan sendiri oleh responden. Perhitungan status gizi anak usia 13-14 tahun menggunakan tabel pertumbuhan WHO 2007 anak usia 519 tahun, BMI-for-Age. Hasil hitung dari 557 responden, didapatkan 32 (5,7%) responden obesitas, 58 (10,5%) responden kelebihan berat badan (overweight), 413 (74,1%) responden berat badan normal, dan 53 (9,5%) responden kekurangan berat badan (thinnest). Selanjutnya dalam perngolahan data dan uji hipotesis, status gizi anak penulis memasukkan kedalam dua kategori, yaitu normal (83,8%) dan kelebihan berat badan (obesitas dan overweigth) (16,2%).
Terdapat 169 reponden (30,3%) yang memiliki riwayat rhinitis alergi (rhinitis kumulatif ataupun rhinitis dalam 12 bulan terakhir), sedangkan 388 reponden (69,7%) tidak memiliki riwayat mengalami rhinitis alergi. Berdasarkan jenis kelamin, 101 reponden laku-laki (41,7%) memiliki riwayat rhinitis alergi, dan 68 responden perempuan (21,6%) memiliki riwayat rhinitis alergi. Responden akan termasuk dalam kategori pernah mengalami rhinitis alergi saat menjawab pertanyaan nomor 1 tentang pernah mengalami gejala rhinitis alergi,
dan pertanyaan nomor 2 tentang faktor pemicu gejala rhinitis (untuk mengarahkan pada rhinitis atopik). Pertanyaan nomor 3 dan 4 yaitu tentak waktu terakhir terjadi gejala dan durasi terjadinya gejala menjadi faktor tambahan untuk menjawab derajat keparahan gejala. Sebanyak 92 (16,5%) responden mengalami gejala pilek, 27 (4,8%) responden pernah mengalami hidung gatal, 17 (3,1%) mengalami hidung tersumbat, 9 (1,6%) responden mengalami mata merah, berair, dan gatal, serta 36 (6,4%) responden memiliki kombinasi gejala (bersin berulang, pilek, hidung gatal, hidung tersumbat, mata berair, dan gatal). Sedangkan, hasil penelusuran data responden didapatkan bahwa 176 (31,6%) responden memiliki
riwayat dermatitis atopik, sedangkan 381 (68,4%) responden tidak memiliki gejala dermatitis atopik. Terdapat 64 responden laki-laki (26,4%) dan 112 responden perempuan (35,6%) yang memiliki riwayat dermatitis atopik.
Paparan asap rokok merupakan salah satu fakor risiko lain yang di teliti pada penelitian ini. Pengolahan data dilakukan untuk mengkategorikan responden kedalam dua kategori, yaitu sering terpapar oleh asap rokok, dan jarang terpapar oleh asap rokok. Hasil yang didapat dalam variabel ini adalah 172 responden (30,9%) sering terpapar asap rokok, dan 385 responden (69,1%) mengaku jarang terpapar asap rokok. Hasil ini didapat dengan melihat jawaban responden terhadap kuisioner paparan asap rokok. Apabila responden menjawab pertanyaan nomor 2, apakah responden memiliki anggota keluarga atau teman dekat perokok aktif, dan pertanyaan nomor 4 tentang lokasi responden sering terpapar asap rokok. Tedapat 183 responden (32,9%) yang memiliki keluarga satu rumah dan atau teman dekat perokok aktif, dan 374 responden (67,1%) yang tidak memilik keluarga dana tau teman dekat perokok aktif. Untuk lokasi terpapar asap rokok, 126 responden (16,9%) mengaku sering terpapar asap rokok di rumah, 13 responden (2,3%) di tempat bermain, serta 317 responden (66,6%) mengaku sering terpapar di tempat umum (angkutan umum, jalan, lingkungan sekitar rumah), dan 101 lainnya (18,1%) mengaku jarang terpapar asap rokok.
Tabel 2. Distribusi gejala asma berdasarkan kuisioner ISAAC
Gejala n (%)
Riwayat mengi 41 (7,4%)
Riwayat mengi pada 12 bulan terakhir 23(4,1%)
|
aRP |
IK 95% |
p | |
|
Rhinitis alergi |
1,95 |
1,02 – 3,76 |
0,04 |
|
Dermatitis atopik |
3,89 |
1,98 – 7,63 |
0,0001 |
|
Riwayat penyakit atopik |
2,06 |
1,06 – 4,02 |
0,03 |
|
keluarga Sering terpapar asap rokok |
1,15 |
0,588 – 2,25 |
0,68 |
|
Kejadian mengi dalam 12 bulan terakhir 1-3 kali 22 (3,9%) 4-12 kali 2 (0,4%) >12 kali 1 (0,2%) Tidur malam terganggu karena mengi dalam 12 bulan | |||
|
terakhir <1 malam/minggu |
16 (2,9%) | ||
≥1 malam/minggu 4 (0,7%)
Mengucapkan 1-2 kata diantara dua 9 (1,6%)
tarikan napas (12 bulan terakhir)
Terdiagnosis asma oleh dokter 24 (4,3%)
Suara mengi saat sedang berolahraga (12 51 (9,2%)
bulan terakhir)
Batuk kering pada malam hari (12 bulan 87 (15,6%) terakhir)
Riwayat konsumsi makanan cepat saji dievaluasi pada responden dengan menggunakan kuisioner. Responden dikatakan sering mengonsumsi apabila mengonsumsi makanan cepat saji ≥3 kali dalam satu minggu. Berdasarkan data reponden, terdapat 136 responden (24,4%) yang mengaku sering mengonsumsi makanan cepat saji, dan 421 responden (75,6%) responden jarang mengonsumsi makanan cepat saji. Terdapat 73 responden perempuan (53,7%) dan 63 responden laki-laki (46,3%) yang mengaku sering mengonsumsi makanan cepat saji.
Tabel 3. Uji bivariate antar faktor-faktor yang
berhubungan dan asma
|
RP |
IK 95% |
p | |
|
Obesitas/overweight |
1,47 |
0,7 – 3,32 |
0,28 |
|
Rhinitis Alergi |
2,09 |
1,17 – 3,72 |
0,01 |
|
Dermatitis Atopik |
4,33 |
2,34 – 8,02 |
0,0001 |
|
Penyakit Atopi Keluarga |
2,56 |
1,42 – 4,63 |
0,001 |
|
Sering terpapar asap rokok |
1,52 |
0,84 – 2,74 |
0,16 |
|
Sering mengkonsumsi makanan cepat saji |
1,24 |
0,65 – 2,35 |
0,51 |
Berdasarkan uji bivariat yang dilakukan (Tabel 3.), didapatkan bahwa riwayat rhinitis alergi (p = 0,01), dermatitis atopik (p = 0,0001), riwayat penyakit atopik keluarga (p=0,001) memiliki perbedaan siginifikan terhadap kejadian asma anak usia 13-14 tahun. Sedangkan riwayat paparan asap rokok perokok pasif, riwayat konsumsi makanan cepat saji, serta obesitas dan overweight pada anak didapatkan tidak memiliki hubungan signifikan dengan kejadian asma anak. Selanjutnya ketiga variabel ini akan diuji kembali menggunakan uji multivariat variabel bersama dengan variabel paparan asap rokok (p= 0,16), dengan menggunakan regresi logistik. Setelah dilakukan uji multivariat pada keempat variabel (Tabel 4), didapatkan bahwa rhinitis alergi (p = 0,05), dermatitis atopik (p = 0,0001), dan riwayat penyakit atopik keluarga (p = 0,03) memiliki hasil yang signifikan terhadap asma. Sedangkan setelah diuji kembali, paparan asap rokok (p = 0,68) tidak memiliki hasil yang signifikan terhadap asma.
Tabel 4. Uji multivariat fator yang berhubungan dengan asma (p<0,25) dan angka kejadian asma
Asma merupakan penyakit paru kronis yang disebabkan oleh terjadinya inflamasi kronis di saluran
napas. Asma lebih banyak diderita oleh anak dibandingkan orang dewasa.2 Meskipun teori patogenesis asma sudah banyak dikembangkan, namun terdapat aspek maupun faktor lain yang perlu untuk di teliti lebih lanjut dalam kaitannya dengan perjalanan penyakit asma. Beberapa penelitian menyatakan bahwa bukan hanya fakor genetik anak, namun faktor lingkungan dinyatakan memiliki peran dalam patogenesis asma.14
Penelitian ini dilakukan di SMPN 1 Sukawati sebagai populasi terjangkau. Sukawati merupakan salah satu kecamatan di Kabupaten Gianyar, dan termasuk daerah rural (pedesaan). Sebuah penelitian yang dilakukan di daerah rural yaitu di Desa Tenganan, Bali, pada tahun 2008, memiliki prevalens asma sebesar 7%.17 Penelitian tahun 2008 di Jakarta Barat, menyatakan bahwa asma 12 bulan terakhir pada sampel berusia 13-14 tahun adalah 9,1%.18 Penelitian serupa dilakukan tahun 2011 di Jakarta secara umum, didapatkan prevalens asma 12 bulan terakhir adalah 7,1%.13 Kedua hasil penelitian tersebut dilaksanakan di daerah urban atau perkotaan. Perbedaan ini dapat disebabkan oleh kondisi demografi, dan lingkungan pada kota besar maupun daerah pedesaan. Polusi udara berpengaruh terhadap induksi asma, dan merupakan faktor risiko independen untuk asma pada anak.19 Berdasarkan IQAir, dinyatakan bahwa kualitas udara di DKI Jakarta memiliki status tidak sehat, dengan indeks kualitas udara 156 US AQI dan polutan utama PM2.5 (65.1 µg/m³). Jika dibandingkan dengan Bali, rata-rata memiliki indeks kualitas udara yang baik. Gianyar, sebagai tempat pengambilan sample pada penelitian ini, memiliki kualitas udara yang baik, dengan indeks kualitas udara 38 US AQI, dan polutan utama PM2.5 (9.1 µg/m³). Sedangkan Karangasem dengan ibu kota Amplapura, memiliki indeks kualitas udara sebesar 29 US AQI, dengan polutan utama PM2.5, dan dikategorikan memiliki kualitas udara yang baik.20 Kondisi udara dapat memengaruhi saluran pernapasan dengan menyebabkan iritasi dan inflamasi pada neruroreseptor pernapasan dan epitelium, pada level paparan tertentu. Terdapat empat mekanisme pemicu asma pada paparan polusi udara empat mekanisme, yaitu: stress oksidatif, faktor inflamasi dan respon imun, remodeling epitel saluran napas, serta meningkatnya sensitifitas saluran napas akan aeroalergen. Paparan jangka pendek terhadap NO, SO2, ozon, PM2.5 dan TRAP dapat meningkatkan risiko eksaserbasi asma. Sedangkan pada paparan jangka panjang dari TRAP dan NO dapat berpengaruh terhadap kejadian asma baru pada orang dewasa dan anak-anak.19,21
Status gizi anak (obesitas dan overweight) pada penelitian ini tidak mendapat hasil signifikan dengan kejadian asma anak (RP= 1,47 p = 0,28 IK 95% = 0,7 – 3,32). Penelitian dengan hasil serupa disampaikan oleh Weinmayr et al. (2014) yang menjelaskan bahwa obesitas tidak berpengaruh terhadap kejadian kejadian mengi, rhinitis, dan penyakit atopi lain. Namun, obesitas dapat menyebabkan inflamasi sistemik yang dipicu oleh sel adipokin dan berefek terhadap perburukan gejala asma. Obesitas memiliki efek pada FEV1/FVC cenderung untuk meningkatkan FVC. Obesitas dapat meningkatkan masa otot dan peningkatan volume paru, hal ini akan
berdampak rasio FVC dan FEV1.22 Hasil ini bertolak belakang dari penelitian oleh Beasley et al. (2015), dinyatakan bahwa body-mass index atau BMI berlebih memiliki hubungan positif terhadap kejadian asma pada anak. Penelitian lain mengatakan bahwa obesitas berpengaruh terhadap pembentukan mediator inflamasi seperti leptin oleh sel adipokin. Leptin dapat berpengaruh terhadap asma non-atopik, namun tidak berhubungan dengan kejadian rinokonjungtivitis, dan ekzema.12,23 Berdasarkan tiga penelitian diatas, dapat disimpulkan bahwa berat badan berlebih anak dapat memicu respon inflamasi dan kejadian asma non-atopik. Perbedaan ini dapat disebabkan karena perbedaan pada karakteristik sampel, jumlah sampel dan cara pengumpulan data yang dilakukan. Nurwanti et al. (2019) Menyatakan bahwa masyarakat di daerah perkotaan memiliki presentase obesitas dan overweight lebih tinggi dari daerah pedesaan.24 Sedangkan penelitian ini hanya mengambil sampel di daerah pedesaan, berbeda dengan penelitian Mitchell et al. dan Weinmayr et al. yang melakukan penelitian di daerah perkotaan dan pedesaan. Perbedaan jumlah sampel juga didapat berbeda di tiga penelitian ini, sehingga menyebabkan perbedaan rentang dan variasi data dari penelitian – penelitian yang disebutkan diatas. Bias pengukuran dapat terjadi pada penelitian ini dan Mitchell et al. (2012) dikarenakan data berat badan dan tinggi badan didapatkan dari pelaporan responden pada kuisioner tanpa didahului pengukuran dengan alat ukur dan waktu yang sama.22,23
Rhinitis dan dermatitis atopik merupakan salah satu faktor internal pada kejadian asma. Angka kejadian rhinitis pada penelitian ini adalah sebesar 30,3%. Dermatitis atopik pada penelitian ini memiliki prevalens sebesar 31,6%. Analisis data untuk melihat hubungan antara rhinitis alergi (RP= 2,09 p = 0,01, IK 95% = 1,17 – 3,72) dan dermatitis atopik (RP= 4,33 p = 0,0001, IK 95% = 2,34 – 8,02) pada asma didapatkan memiliki hasil yang signifikan. Hal ini serupa seperti yang disampaikan oleh Beasley et al. (2015), bahwa rhinitis dan dermatitis atopik memiliki hubungan positif terhadap angka kejadian dan perburukan gejala asma.12 Zulfikar et al. (2011) juga menyatakan bahwa riwayat atopi (rhinitis alergi dan dermatitis atopi) memiliki hubungan signifikan dengan kejadian asma anak.18 Dermatitis atopik dan rhinitis alergi merupakan manifestasi klinis dari penyakit alergi, yang dapat didahului oleh peningkatan IgE spesifik dan alergi pada substansi tertentu, hingga berakhir pada asma. Sekuens ini disebut dengan atopic march. Sebuah penelitian membuktikan bahwa lebih dari 50% anak dengan dermatitis atopik parah akan berkembang menjadi asma dan 75% akan berkembang menjadi rhinitis alergi. Dermatitis atopi dan rhinitis alergi sebagai faktor internal dibuktikan pada penelitian dan tinjauan pustaka diatas memiliki peran penting terhadap perkembangan penyakit asma pada anak.25
Sejumlah 36,4% reponden pada penelitian ini memiliki keluarga dengan riwayat penyakit atopik, dengan 9,7% diantaranya memiliki keluarga dengan riwayat asma. Hasil analisis menunjukan bahwa riwayat atopi keluarga memiliki perbedaan signifikan dengan
kejadian asma pada anak (RP= 2,56 p = 0,001, IK 95% = 1,42 – 4,63). Penelitian Mangguang (2016) menyampaikan bahwa riwayat asma keluarga memiliki hasil signifikan terhadap perkembangan asma anak, dengan hasil 71,9% dari responden memiliki keluarga yang memiliki riwayat asma. Sheikh et al. (2016), yang menyampaikan bahwa sebagian besar anak dengan asma memiliki hewan peliharaan di rumah, mendapatkan paparan rokok dari keluarga, dan riwayat asma pada orang tua. Faktor genetik dan stress lingkungan memiliki peran penting dalam berkembangnya asma pada anak dan dewasa.26 Beberapa penelitian lain yang meneliti riwayat penyakit asma keluarga menyampaikan bahwa, anak dengan ibu yang memiliki asma akan 6,2 kali lebih besar memiliki kemungkinan terkena asma. Sedangkan, dengan ayah kandung yang memiliki asma, anak akan memiliki kemungkinan sebesar 12,8 kali untuk menjadi asma dari pada anak yang tidak memiliki ayah kandung asma.18 Anderson et al. (2007) menyatakan hubungan signifikan penyakit atopi orang tua dengan asma anak. Riwayat atopi orang tua akan meningkatkan kemungkinan anak untuk memulai atopic march atau rentetan sensitisasi alergi yang dapat berakhir di asma.27 Dasar teori yang dapat mendukung hasil diatas adalah penelitian oleh Moffat et al. (2010) yang mengungkapkan bahwa gen pada kromosom 17 (ORMDL3) berhubungan dengan onset asma anak. Gen lainnya yang memiliki hubungan dengan asma adalah gen pada kromosom dua (IL1RL1/IL18R1), enam (HLA-DQ) yang berasosiasi dengan kejadian asma onset lanjut, Sembilan (SMAD3), dan 22 (IL2RB). Faktor lingkungan memiliki andil dalam perkembangan dan perburukan gejala asma anak, terutama pada anak dengan keluarga dengan penyakit atopi. Maka, pencegahan asma anak pada keluarga dengan riwayat penyakit atopi dapat dilakukan dengan menghindari pencetus atau alergen dari lingkungan.28
Sebanyak 30,9% responden adalah perokok pasif sering mendapatkan paparan asap rokok. Hasil analisis dari paparan asap rokok didapatkan tidak berbeda signifikan terhadap angka kejadian asma pada anak (RP= 1,52 p = 0,16, IK 95% = 0,84 – 2,74). Hasil ini searah dengan penelitian Labitta (2016), tentang asap rokok dalam rumah tidak berhubungan signifikan dengan kejadian asma.29 Hasil ini berbeda dari beberapa penelitian lain yang menyampaikan paparan asap rokok secara pasif merupakan salah satu faktor eksternal yang berhubungan dengan asma. Seperti yang disampaikan oleh Nursalam (2009), yang mendapatkan hasil bahwa 54,4% dari responden penelitian merupakan perokok pasif atau sering terpapar asap rokok.30 Penelitian lain menyampaikan bahwa polusi udara yang salah satunya adalah paparan asap rokok dalam ruangan dapat memengaruhi mengi, dan perburukan gejala asma.31 Perbedaan hasil ini dapat disebabkan karena perbedaan standar pengukuran durasi spesifik seorang perokok pasif terpapar asap rokok. Seperti yang disampaikan Thomson (2017), bahwa risiko seseorang terkena asma, inflamasi, serta perubahan struktur paru kronis meningkat seiring dengan besarnya intensitas paparan asap rokok terhadap individu sehat. Asap rokok pada perokok pasif atau aktif
akan dapat memicu inflamasi dan perubahan struktur paru. Semakin sering seseorang terpapar asap rokok, maka kemungkinan seseorang mengalami inflamasi saluran napas semakin tinggi pula. Hal ini disebabkan oleh penebalan mukosa dan lapisan subepitelium yang disebabkan oleh peningkatan sel-sel pro-inflamatori akibat sensitisasi asap rokok. Perbedaan penelitian-penelitian diatas dapat disebabkan oleh perbedaan cara evaluasi seseorang terpapar rokok. Pada penelitian ini, pengukuran faktor risiko paparan asap rokok masih dilakukan secara superfisial, belum terdapat alat ukur yang dapat memudahkan identifikasi paparan asap rokok dengan akurat. Sehingga belum dapat dijelaskan secara detail durasi seorang perokok pasif benar – benar terpapar asap rokok hingga dapat menyebabkan asma dan perburukan gejala asma.32
Faktor risiko terakhir adalah frekuensi konsumsi makanan cepat saji pada anak. Hasil yang didapat pada penelitian ini adalah sebanyak 24,4% responden mengaku sering mengonsumsi makanan cepat saji (≥3 dalam satu minggu). Namun, tidak didapatkan hubungan signifikan antara frekuensi konsumsi dengan angka kejadian asma (p = 0,16, IK 95% = 0,84 – 2,74). Hasil ini searah dengan penelitian oleh Nagel et al. (2010) yang menyatakan konsumsi daging olahan dalam burger tidak berhubungan dengan asma maupun sensitisasi alergen.33 Namun hasil ini berbeda dengan hasil penelitian lain yang menyampaikan bahwa terdapat hubungan positif antara asma dan makanan cepat saji, makanan tinggi garam, serta asam lemak.12 Ellwood et al. (2013) juga menyampaikan bahwa konsumsi mentega, makanan cepat saji, margarin, pasta pada remaja ≥ 3 kali dalam seminggu memiliki hubungan positif terhadap kejadian mengi, perberatan asma dan rinokonjungtivitis, dan dermatitis atopi.34 Sebuah telaah literatur menampilkan data makanan cepat saji, diet western, dan daging pada anak - anak memiliki efek terhadap meningkatnya risiko asma dan mengi pada anak. Lebih jauh dijelaskan bahwa konsumsi makanan cepat saji serta komsumsi buah dan serat yang kurang menyebabkan ketidakseimbangan nutrien yang dapat berdampak pada obesitas.35 Individu yang mengalami obesitas akan memiliki kadar asam lemak yang tinggi dalam tubuh. Konsumsi makanan cepat saji yang penuh dengan asam lemak dan kaya kalori secara terus - menerus akan menyebabkan jumlah asam lemak yang bersirkulasi semakin banyak. Kondisi ini dapat menginisiasi respon inflamasi pada mekanisme Toll-like receptors (TLRs), IL-1β, hingga sensitisasi retikulum endoplasma (RE) di dalam sel. Inflamasi sistemik ini akan dapat berpengaruh pada obesity-induced asthma yang disebabkan oleh inflamasi sistemik akibat obesitas.35,36 Perbedaan hasil dari penelitian diatas dapat disebabkan oleh beragamnya makanan cepat saji pada setiap penelitian serta alat ukur frekuensi makanan cepat saji yang digunakan. Selain itu, variabel perancu yang mungkin ada adalah gaya hidup responden yang mencangkup aktifitas fisik atau olah raga rutin dapat menjadi salah satu determinan seseorang mengalami obesitas dan efeknya pada kejadian asma. Sehingga perlu dilakukan penelusuran yang lebih sistematis untuk dapat mendapatkan gambaran yang lebih
baik tentang hubungan makanan cepat saji dan angka kejadian asma.37
Kelebihan studi ini adalah penelitian dan 6. penelusuran gejala asma, rhinitis, dan dermatitis atopi dilakukan dengan menggunakan kuisioner standar ISAAC yang merupakan kuisioner studi epidemiologi yang terstandarisasi dan digunakan di banyak negara. Sedangkan kekurangan dari penelitian ini adalah 7. penelitian ini mengandalkan self-reported symptoms oleh responden, yang menimbulkan potensi bias informasi dan pengukuran. Selain itu, karna kondisi pandemi penelitian ini hanya dapat dilakukan di satu daerah di Bali.
-
5. SIMPULAN DAN SARAN
Asma merupakan penyakit saluran napas kronis miltifaktorial yang menyebabkan manifestasi mengi, 8. batuk kering malam hari, dan sakit dibagian dada. Prevalens asma di Desa Sukawati yang merupakan daerah rural adalah 7,5%. Faktor internal yaitu dermatitis atopi, rhinitis alergi, dan penyakit atopi keluarga memiliki hubungan signifikan dengan kejadian asma, sedangkan 9. obesitas/overweight tidak memiliki hubungan dengan penyakit asma anak. Sebaliknya, faktor eksternal yaitu paparan asap rokok dan konsumsi makanan cepat saji tidak memiliki hubungan signifikan dengan angka 10. kejadian asma pada anak. Perlu dilakukan penelitian lanjut untuk melihat hubungan faktor – faktor terkait lebih jauh dengan angka kejadian asma. Besaran sampel, maupun design penelitian dapat disusun untuk menurunkan kemungkinan bias pada sampel penelitian.
11.
UCAPAN TERIMA KASIH
Penulis mengucapkan terimakasih kepada dr. Ayu Setyorini Mestika Mayangsari, M.Sc., Sp.A(K), Dr. dr. I Gusti Lanang Sidiartha, Sp.A(K), dan dr. I Gusti Agung 12. Ngurah Sugitha Adnyana, Sp.A(K) atas bimbingan dan masukkannya dari penyusunan ide, pencarian literatur, hingga penyampaian hasil penelitian ini. 13.
DAFTAR PUSTAKA
-
1. Toskala E, Kennedy DW. Asthma Risk Factors. Int
Forum Allergy Rhinol. 2015;Suppl 1:5:11-4.
-
2. American Lung Assiociation. Asthma and Children 14. Fact Sheet [internet]. 2015 [diakses pada 15 April 2019]. Tersedia di: https://www.lung.org/lung-
health-and-diseases/lung-disease- 15.
lookup/asthma/learn-about-asthma/asthma-children-facts-sheet.html.
-
3. World Health Organization. Asthma [internet]. 2018 [diunduh pada pada 15 Mei 2019]. Tersedia di: 16.
https://www.who.int/news-room/q-a-detail/asthma.
-
4. Akinbami LJ, Moorman JE, Bailey C, Zahran HS, King M, Johnson CA, Liu X. Trends in asthma ah prevalence, health care uses, and mortality in the United States. NCHS Data lBrief. 2012;94:1–8.
-
5. Global Asthma Network. Global Asthma Report [internet]. 2019 [diunduh pada 30 November 2019]. 17.
Tersedia di:
http://www.globalasthmareport.org/Global%20Asth ma%20Report%202018.pdf
Kementrian Kesehatan Republik Indonesia. Riset Kesehatan Dasar RISKESDAS 2013 [internet]. 2013 [diunduh pada 17 Mei 2019]. Tersedia di: https://www.depkes.go.id/resources/download/gener al/Hasil% 20Riskesdas%202013.pdf.
Badan Penelitian dan Pengembangan Kesehatan Kementrian Kesehatan Republik Indonesia (Badan Litbangkes). Hasil utama RISKESDAS 2018
[internet]. 2018 [diunduh pada 17 Mei 2019]. Tersedia di:
http://www.kesmas.kemkes.go.id/assets/upload/dir_5 19d41d8cd98f00/files/Hasil-riskesdas-2018_1274.pdf.
Atmoko W, Faisal HKP, Bobian ET, Adisworo MW, Yunus F. Prevalens asma tidak terkontrol dan faktor-faktor yang berhubungan dengan tingkat kontrol asma di poliklinik asma rumah sakit persahabatan, Jakarta. J Respir Indo. 2011;31(2):54-6.
Nursalam N, Hidayati L, Purnamasari NPW. Faktor risiko asma dan perilaku pencegahan berhubungan dengan tingkat kontrol penyakit asma. Jurnal Ners. 2009;4(1): 9-10.
Ikatan Dokter Anak Indonesia. Pedoman nasional asma anak edisi ke-2 [internet]. Jakarta: UKK Respirologi PP IDAI. 2016 [diunduh pada 15 Mei 2019].Tersedia di:
https://www.idai.or.id/publications/buku-idai/pedoman-nasional-asma-anak.
Varraso R, Dumas O, Boggs KM, Willet WC, Speizer FE, Camargo JCA. Processed meat intake and risk of chronic obstructive pulmonary disease anomg midde-aged women. EClinicalMedicine. 2019;14:88-90.
Beasley R, Semprini A, Mitchell EA. Risk factors for asthma: is prevention possible?. The Lancet. 2015;386(9998):1075-80.
Yunus F, Rasmin M, Sutoyo DK, Wiyono WH, Antariksa B, Fitriani F, Sahrii R, Mustafa J, Zulfikar T, Alvian F. Prevalens asma pada siswa usia 13-14 tahun berdasarkan kuisioner ISAAC di Jakarta. J Respir Indo. 2011;31(4):176-9.
Stern J, Pier J, Litonjua A. Asthma epidemiology and risk factors. Semin Immunopathol.
2020;42(1):5-12.
Ratnawati. Prevalens asma pada siswa SLTP di Jakarta Timur tahun 2001 berdasarkan kuesioner ISAAC [Tesis]. Jakarta: Departemen Pulmonologi FKUI; 2002.
Nwaru B, Lumia M, Kaila M, Luukkainen P, Tapanainen H, Erkkola M, Ahonen S, Pekkanen J, Klaukka T, Veijola R, Simell O, Knip M, Virtanen S. Validation of the Finnish ISAAC questionnaire on asthma against anti-asthmatic medication reimbursement database in 5-year-old children. Clin Respir J. 2010;5(4):211-8.
Sastrawan IGP, Suryana K, Rai IBN. Prevalensi asma bronkial atopi pada pelajar di desa tenganan. J Intern Med. 2008;9(1):47-51.
18.
19.
20.
21.
22.
23.
24.
25.
26.
27.
28.
29.
30.
31.
Zulfikar T, Yunus F, Wiyono WH. Prevalens asma berdasarkan kuisioner ISAAC dan hubungan dengan faktor yang memengaruhi asma pada siswa SLTP di daerah padat penduduk Jakarta Barat tahun 2008. J Respir Indo. 2011;31(4):182-90.
Gowers A, Cullinan P, Ayres J, Anderson H, Strachan D, Holgate S, Mills I, Maynard R. Does outdoor air pollution induce new cases of asthma? Biological plausibility and evidence; a review. Respirology. 2012;17(6):887-98.
Iqair.com. Empowering The World to Breathe Cleaner Air | Iqair [internet]. 2020 [diakses pada 21 Oktober 2020] Tersedia di: https://www.iqair.com/.
Guarnieri M. and Balmes J. Outdoor air pollution and asthma. The Lancet. 2014;383(9928):1581-92.
Weinmayr G, Forastiere F, Buchele G, Jaensch A, Strachan DP, Nagel G. Overweight/obesity and respiratory and allergic disease in children: international study of asthma and allergies in childhood (ISAAC) phase two. PLoS One. 2014;9(12):2-15.
Mitchell EA, Beasley R, Bjorksten B, Crane J, Gracia-Marcos L, Keil U. The association between BMI, vigorous physical activity and television viewing and the risk of symptoms of asthma, rhinoconjunctivitis and eczema in children and adolescence ISAAC Phase Three. Clin Exp Allergy. 2013;43(1):73-83.
Nurwanti E, Hadi H, Chang JS, Chao JCJ, Paramashanti BA, Gittelsohn J, Bai CH. Rural– urban differences in dietary behavior and obesity: results of the riskesdas study in 10–18-year-old indonesian children and adolescents. 2019;11(11):2813.
Spergel JM. From atopic dermatitis to asthma: the atopic march. Ann Allergy asthma immunol. 2010;105: 99 – 104.
Sheikh SI, Pitts J, Ryan-Wnger NAS, McCoy K, Jr DM. Enviromental exprosure and family history of asthma. J Asthma. 2016;53(5):465-70.
Anderson SD. Indirect challenge tests: airway hyper responsiveness in asthma: its measurement and clinical significance. Chest. 2010;138 (2): 25-30.
Paaso EMS, Jaakkola MS, Rantala AK, Hugg TT, Jaakola JKK. Allergic disease and asthma in the family the persistence and onset age of asthma: a prospevtive cohord study. Respir Res. 2014;15(152):2–9.
Labitta A, Budiyono, Rahardjo M. Faktor risiko lingkungan pada kejadian asma di wilayah kerja puskesmas Mangkang kota Semarang. Jurnal Kesehatan Masyarakat (Undip). 2016;4(4):779-84.
Nursalam N, Hidayati L, Purnamasari NPW. Faktor risiko asma dan perilaku pencegahan berhubungan dengan tingkat kontrol penyakit asma. Jurnal Ners. 2009;4(1):9-10.
Milligan KL, Matsui E, Sharma H. Asthma in urban children: epidemiology, environmental risk factors, and the public health domain. Curr Allergy Asthma Rep. 2016;16(4):1-10.
-
32. Thomson NC. Asthma and smoking-induced airway disease without spirometric COPD. Eur Respir J. 2017;49:4-10.
-
33. Nagel G, Weinmayr G, Kleiner A, Garcia-Marcos L, Strachan DP. Effect of diet on asthma and allergic sensititation in the international study on allergies and asthma in childhood (ISAAC) phase two. Thorax. 2010;65:517-21.
-
34. Ellwood P, Asher M, García-Marcos L, Williams H, Keil U, Robertson C, Nagel G. Do fast foods cause asthma, rhinoconjunctivitis and eczema? Global findings from the International Study of Asthma and Allergies in Childhood (ISAAC) Phase Three. Thorax. 2013;68(4):351-60.
-
35. Guilleminault L, Williams EJ, Scott HA, Berthon BS, Jensen M, Wood LG. Diet and asthma: is it time to adapt our message?. Nutrients. 2017;9:4-10.
-
36. Hotamisligil GS. Endoplasmic reticulum stress and the inflammatory basis of metabolic disease. Cell. 2010;140(6):910-17.
-
37. Jensen ME, Gibson PG, Collins CE, Hilton JM, Wood LG. Diet-induced weight loss in obese children with asthma: a randomised controlled trial. Clin Exp Allergy. 2013;43: 778-83
https://ojs.unud.ac.id/index.php/eum
doi:10.24843.MU.2022.V11.i3.P8
53
Discussion and feedback