KARAKTERISTIK BAKTERI Pseudomonas aeruginosa DAN POLA KEPEKAANNYA TERHADAP ANTIBIOTIK DI INTENSIVE CARE UNIT (ICU) RSUP SANGLAH PADA BULAN NOVEMBER 2014 – JANUARI 2015
on
ISSN: 2303-1395 E-JURNAL MEDIKA, VOL. 8 NO.4 APRIL, 2019
Il—λ ∣directoryof OPEN ACCESS IJOURNALS
KARAKTERISTIK BAKTERI Pseudomonas aeruginosa DAN POLA KEPEKAANNYA TERHADAP ANTIBIOTIK DI INTENSIVE CARE UNIT (ICU) RSUP SANGLAH PADA BULAN NOVEMBER 2014 – JANUARI 2015
I Gusti Ayu Mas Putri Dharmayanti1 Dewa Made Sukrama2
1Program Studi Pendidikan Dokter Fakultas Kedokteran Universitas Udayana 2Bagian Mikrobiologi Fakultas Kedokteran Universitas Udayana igamasputri@gmail.com
ABSTRAK
Pseudomonas aeruginosa merupakan salah satu bakteri gram negatif yang paling sering diisolasi dari pasien di ruang ICU. Prevalensi resistensi mikroorganisme terhadap antibiotik juga lebih tinggi pada isolat pasien ICU dibandingkan dengan pasien non-ICU, termasuk pada P. aeruginosa. Penelitian ini dilakukan untuk mengetahui karakteristik P. aeruginosa dan pola kepekaannya terhadap antibiotik di ICU RSUP Sanglah. Sehingga, pencegahan dan penanganan terhadap infeksi P. aeruginosa pada pasien di ICU menjadi efektif. Penelitian ini menggunakan rancangan studi epidemiologi deskriptif untuk mengetahui karakteristik P. aeruginosa dan pola kepekaannya terhadap antibiotik. Materi penelitian ini adalah data sekunder hasil kultur berbagai spesimen pasien RSUP Sanglah dari Instalasi Mikrobiologi Klinik RSUP Sanglah selama November 2014-Januari 2015. Lima belas isolat P. aeruginosa selama periode waktu tersebut diidentifikasi berdasarkan jenis spesimen yakni isolat dari spesimen urin 13%, pus 20%, sputum 33%, dan spesimen lain-lain 33% Berdasarkan jenis kelamin, laki-laki 73% dan perempuan 27% Berdasarkan usia pasien, usia balita 33%, usia dewasa 27%, usia lansia 13%, dan usia manula 27%. Isolat-isolat tersebut masih sensitif terhadap kolistin (100%), siprofloksasin (100%), sefepim (100%), piperasilin-tazobaktam (87%), amikasin (82%), meropenem (64%), levofloksasin (64%), seftazidim (55%) dan sefoperazon-sulbaktam (57%), dan sudah resisten terhadap ampisilin (90%), amoksisilin-asam klavulanat (88%), dan imipenem (63%). Penelitian tentang pola kepekaan P. aeruginosa terhadap antibiotik perlu dilakukan dalam periode waktu yang lebih lama dan berkala untuk menjadi pedoman penggunaan antibiotik empiris. Pedoman ini diperlukan oleh para klinisi untuk memilih antibiotik yang tepat untuk mengeradikasi P. aeruginosa pada kasus infeksi.
Kata kunci: Pseudomonas aeruginosa, intensive care unit, pola kepekaan
ABSTRACT
Pseudomonas aeruginosa was a gram-negative bacteria that most frequently isolated from patients in the ICU. The prevalence of microorganism resistances to antibiotics was also higher in isolates of ICU patients than non-ICU patients, including P. aeruginosa. This study was conducted to determine the characteristics of P. aeruginosa and antibiotics sensitivity patterns in the ICU of Sanglah Hospital. Thus, the prevention and treatment of P. aeruginosa infections in ICU patients could be effective. This research used descriptive epidemiological study design to determine the characteristics of P. aeruginosa and sensitivity patterns to antibiotics. The material of this research was secondary data, culture results of various specimens of ICU Sanglah Hospital patients during November 2014 - January 2015. The secondary data was taken at the Clinical Microbiology Department. Fifteen isolates of P. aeruginosa during that period of time were identified based on the types of specimens. Isolates from urine specimens 13%, pus 20%, sputum 33% and other specimens 33%. Based on gender, male 73 % and female 27%. Based on the age, children 33%, adult 27%, elderly 13%, and late elderly 27%. The isolates were still susceptible to colistin (100%),ciprofloxacin (100%), cefepime (100%), piperacillin-tazobactam (87%), amikacin (82%), meropenem (64%), levofloxacin (64%), ceftazidime (55%) and cefoperazone-sulbactam (57%), and were resistant to ampicillin (90%), amoxicillin-clavulanic acid (88%), and imipenem (63%). Research on sensitivity patterns of P. aeruginosa to antibiotics needed to be done in a longer period and regularly. The research could be used as a basis to make the guideline for empiric antibiotics uses. The guideline was required to choose the appropriate antibiotics for P. aeruginosa infections.
Keywords: Pseudomonas aeruginosa, intensive care unit, sensitivity pattern
ISSN: 2303-1395
I--∖(—∖ Λ i DIRECTORY OF OPEN ACCESS I—V√ JOURNALS
PENDAHULUAN
Pseudomonas aeruginosa merupakan salah satu bakteri gram negatif yang paling sering diisolasi dari pasien yang dirawat di ruang Intensive Care Unit (ICU).1,2 P. aeruginosa dapat menjadi penyebab infeksi yang penting terutama pada pasien dengan imunitas yang menurun.3
Pasien yang dirawat di ICU memiliki risiko lima hingga sepuluh kali lebih tinggi untuk mengalami infeksi dibandingkan dengan pasien rawat inap lain.4 Tingginya frekuensi infeksi di ruang ICU berhubungan dengan penurunan imunitas pasien akibat penyakitnya serta penggunaan alat-alat invasif seperti kateter, pipa nasogastrik dan ventilator.5 Selain itu, penyebaran infeksi melalui kontak orang ke orang juga lebih rentan terjadi di ruang ICU karena beberapa pasien di tempatkan di satu ruangan yang relatif kecil.6
P. aeruginosa merupakan bakteri yang mampu beradaptasi dengan kondisi oksigen dan nutrisi yang rendah. Bakteri ini juga dapat tumbuh dalam rentang suhu 4-42°C.7 P. aeruginosa dapat hidup pada peralatan-peralatan medis dan bagian-bagian lain di rumah sakit, sehingga mudah menginfeksi pasien dengan penurunan imunitas.8
Terapi pada penyakit infeksi akibat P. aeruginosa menjadi sulit karena adanya resistensi terhadap berbagai jenis antibiotik. Prevalensi resistensi berbagai mikroorganisme terhadap antibiotik lebih tinggi pada isolat pasien ICU dibandingkan dengan pasien non-ICU, termasuk pada P. aeruginosa.9
Resistensi antibiotik pada P. aeruginosa mengalami peningkatan. Di Amerika Serikat, dari 51.000 infeksi P. aeruginosa tiap tahun, lebih dari 6.000 (13%) mengalami multi-drug resistant
(MDR).10 P. aeruginosa dilaporkan memiliki resistensi terhadap beberapa jenis antibiotik, seperti imipenem (20,8%), sefalosporin seperti sefotaksim (90%) dan seftriakson (85%), aminoglikosida
seperti tobramisin (70,07%) dan gentamisin (71,89%), fluorokuinolon seperti siprofloksasin (35%) dan levofloksasin (32%).11,12
Resistensi antibiotik dapat terjadi pada P. aeruginosa karena beberapa sebab, antara lain: permeabilitas membran yang rendah, sistem pompa efluks, dan produksi enzim yang dapat menyebabkan inaktivasi antibiotik.13 Selain itu, resistensi bakteri terhadap antibiotik juga sering terjadi karena penggunaan antibiotik spektrum luas yang tidak tepat guna dan berlebihan serta penyebaran bakteri resisten dari satu pasien ke pasien lain.14
Infeksi pada pasien di rumah sakit dapat meningkatkan angka mortalitas hingga tiga kali lipat, meningkatkan angka kejadian bakteremia sekunder hingga sembilan kali lipat, meningkatkan waktu rawat inap dua kali lipat, serta meningkatkan biaya kesehatan secara signifikan.15
Pencegahan dan penanganan yang efektif terhadap kolonisasi bakteri dan infeksi yang disebabkan oleh P. aeruginosa pada pasien di ICU perlu dilakukan untuk mengurangi berbagai dampak negatif. Maka dari itu, perlu dilakukan penelitian mengenai karakteristik bakteri P. aeruginosa dan pola kepekaannya terhadap antibiotik di ICU RSUP Sanglah pada bulan November 2014 – Januari 2015 agar penanganan infeksi dapat dilaksanakan dengan efektif dan efisien.
METODE
Bahan penelitian adalah data hasil kultur berbagai spesimen pasien di ICU RSUP Sanglah selama bulan November 2014-Januari 2015. Data diperoleh dari Instalasi Mikrobiologi Klinik RSUP Sanglah. Karakteristik P. aeruginosa diidentifikasi berdasarkan jenis spesimen, jenis kelamin pasien, dan usia pasien yang diambil dari data tersebut. Jenis spesimen dibagi menjadi spesimen darah, urin, sputum, pus, dan spesimen lain-lain. Jenis kelamin dibagi menjadi laki-laki dan perempuan. Sedangkan
DOAJ
DIRECTORY OF OPEN ACCESS JOURNALS
Usia pasien dibagi berdasarkan kategori usia menurut Depkes RI, yaitu balita (0-5 tahun), kanak-kanak (6-11 tahun), remaja (12-25 tahun), dewasa (26-45 tahun), lansia (46-65 tahun) dan manula (>65 tahun).16
Uji kepekaan P. aeruginosa terhadap antibiotik dilakukan dengan dua metode. Pertama adalah metode difusi cakram Kirby-Bauer dan dibaca berdasarkan dari standar BD BBLTM sensi-diskTM antimicrobial susceptibility test disk yang beberapa bagiannya dirujuk dari Clinical and Laboratory Standards Institute (CLSI) dokumen M100-S21 (M2). Metode kedua menggunakan VITEK compact 2 yang dibaca berdasarkan data Minimum inhibitory concentration (MIC). Data karakteristik P. aeruginosa dan pola kepekaannya terhadap antibiotik diolah secara univariat menggunakan tabel distribusi frekuensi.
HASIL
Berdasarkan data yang dikumpulkan dari seluruh pasien yang masuk ICU RSUP Sanglah selama November 2014-Januari 2015 ditemukan sebanyak lima belas isolat bakteri P. aeruginoa.
Tabel 1. Karakteristik P. aeruginosa di ICU RSUP Sanglah pada November 2014 – Januari 2015 berdasarkan jenis spesimen
|
No |
Jenis Spesimen |
Jumlah Isolat |
% |
|
1 |
Urin |
2 |
13 |
|
2 |
Pus |
3 |
20 |
|
3 |
Sputum |
5 |
33 |
|
4 |
Lain-lain |
5 |
33 |
|
Total |
15 |
100% |
Keterangan: Kategori spesimen lain-lain meliputi spesimen liquor cerebro spinal, endotracheal tube, orotracheal tube, jaringan.
Lima belas isolat tersebut tersebar berdasarkan jenis spesimen dapat dilihat pada tabel 1. Lima belas isolat P. aeruginosa tersebut berasal dari hasil kultur berbagai spesimen. Dua isolat didapat dari kultur spesimen urin, tiga isolat berasal dari kultur pus, lima isolat berasal dari kultur sputum, dan lima isolat berasal dari kultur spesimen lainnya. Sedangkan pada spesimen darah tidak
ditemukan isolat P. aeruginosa selama periode waktu Desember 2014 - Januari 2015. Oleh karena kategori spesimen lainnya berasal dari banyak spesimen, maka isolat yang paling banyak adalah berasal dari sputum. Isolat-isolat P. aeruginosa juga diidentifikasi berdasarkan jenis kelamin pasien yang dapat dilihat pada tabel 2.
Tabel 2. Karakteristik P. aeruginosa di ICU RSUP Sanglah pada November 2014 – Januari 2015 berdasarkan jenis kelamin pasien
|
No |
Jenis Kelamin |
Jumlah Isolat |
% |
|
1 |
Laki-laki |
11 |
73 |
|
2 |
Perempuan |
4 |
27 |
|
Total |
15 |
100% |
Pada tabel 2 terlihat bahwa Isolat P. aeruginosa lebih banyak ditemukan pada pasien laki-laki dibandingkan perempuan. Sebanyak 11 isolat ditemukan pada pasien laki-laki, dan 4 isolat ditemukan pada pasien perempuan. Karakteristik P. aeruginosa di ICU RSUP Sanglah berdasarkan usia pasien dapat dilihat pada tabel 3.
Tabel 3. Karakteristik P. aeruginosa di ICU RSUP Sanglah pada November 2014 – Januari 2015 berdasarkan usia pasien
|
No |
Usia Pasien |
Jumlah Isolat |
% |
|
1 |
Balita (0-5 tahun) |
5 |
33 |
|
2 |
Dewasa (26-45 tahun) |
4 |
27 |
|
3 |
Lansia (46-65 tahun) |
2 |
13 |
|
4 |
Manula (>65 tahun) |
4 |
27 |
|
Total |
15 |
100% |
Isolat P. aeruginosa paling banyak ditemukan pada kelompok usia balita. Dari lima pasien usia balita, empat di antaranya berusia 0 tahun, atau bayi yang baru lahir. Posisi terbanyak kedua adalah pada kelompok usia dewasa dan manula yaitu masing-masing empat orang. Posisi terbanyak ketiga adalah kelompok usia lansia, yakni sebanyak dua orang. Sedangkan pada kelompok usia
Il--∖(—∖ Λ i DIRECTORY OF OPEN ACCESS
I—V√ JOURNALS
kanak-kanak dan remaja tidak ditemukan isolat P.
aeruginosa
Tabel 4. Hasil uji kepekaan P. aeruginosa terhadap beberapa jenis antibiotik
|
Nama Antibiotik |
Jumlah yang Diuji |
Resisten (%) |
Intermediet (%) |
Sensitif (%) |
|
Beta-laktam | ||||
|
Ampisilin |
10 |
90 |
0 |
0 |
|
Sefepim |
3 |
0 |
0 |
100 |
|
Seftazidim |
11 |
18 |
27 |
55 |
|
Imipenem |
8 |
63 |
0 |
37 |
|
Meropenem |
11 |
36 |
0 |
64 |
|
Kombinasi beta-laktam dan inhibitor | ||||
|
beta-laktamase | ||||
|
Amoksisilin/asam klavulanat |
8 |
88 |
12 |
0 |
|
Piperasilin-Tazobaktam |
15 |
13 |
0 |
87 |
|
Sefoperazon- Sulbaktam |
14 |
7 |
36 |
57 |
|
Aminoglikosida | ||||
|
Gentamisin |
10 |
30 |
0 |
70 |
|
Amikasin |
11 |
18 |
0 |
82 |
|
Fluorokuinolon | ||||
|
Siprofloksasin |
3 |
0 |
0 |
100 |
|
Levofloksasin |
11 |
36 |
0 |
64 |
|
Polimiksin | ||||
|
Kolistin |
15 |
0 |
0 |
100 |
Pada tabel 4 terlihat bahwa terdapat beberapa antibiotik yang masih sensitif pada penelitian ini, antara lain: sefepim (100%), seftazidim (55%), meropenem (64%), piperasilin-tazobaktam (87%), sefoperazon-sulbaktam (57%), gentamisin (70%), amikasin (82%), siprofloksasin (100%), levofloksasin (64%), dan kolistin (100%). Sedangkan beberapa antibiotik yang sudah resisten adalah ampisilin (90%), imipenem (63%), dan amoksisilin-asam klavulanat (88%).
PEMBAHASAN
Pada penelitian ini, ditemukan sebanyak lima belas isolat P. aeruginoa dari seluruh pasien yang masuk ICU RSUP Sanglah selama November 2014-Januari 2015. Lima belas isolat P. aeruginosa tersebut diidentifikasi berdasarkan jenis spesimen, jenis kelamin pasien dan usia pasien.
Lima belas isolat tersebut tersebar pada berbagai jenis spesimen, dan paling banyak terdapat pada spesimen sputum. Penelitian serupa juga melaporkan bahwa isolat P. aeruginosa paling banyak didapatkan pada kultur sputum.12 P. aeruginosa mampu bertahan hidup dan berproliferasi di dalam air dengan nutrisi minimum, sehingga dapat mengkontaminasi berbagai cairan nonsteril dengan mudah. Salah satunya adalah humidifier pada alat bantu nafas. Inhalasi aerosol yang berasal dari sumber ini dapat terkontaminasi oleh P. aeruginosa, lalu dengan mudah dapat menembus sistem pertahanan respiratori hingga menyebabkan infeksi paru-paru.17 P. aeruginosa yang menyerang saluran respirasi dapat menyebabkan berbagai masalah patologis seperti pneumonia akut dan infeksi saluran nafas bawah
I--∖(—∖ Λ i DIRECTORY OF OPEN ACCESS I—V√ JOURNALS akut. Hal ini sering terjadi pada pasien-pasien di rumah sakit, terutama di ICU.13
Jika diidentifikasi berdasarkan usia pasien, isolat P. aeruginosa paling banyak terdapat pada kelompok usia balita. Dari lima pasien usia balita, empat di antaranya berusia 0 tahun, atau bayi yang baru lahir.
Saat masih dalam kandungan, bayi belum mendapat paparan patogen yang cukup untuk menginduksi kekebalan adaptif. Maka, bayi hanya tergantung pada sistem imun bawaan mereka untuk perlindungan terhadap infeksi. Selain itu, sistem imun pada usia bayi belum sempurna, hal ini terlihat dari imunitas nonspesifik fagosit yang tidak dapat bermigrasi ke tempat infeksi, produksi sitokin (interferon-α (IFN-α), IFN-γ dan interleukin 12 subunit p70 (IL-12p70)) yang rendah, dan serum IgM, IgA, dan IgE rendah.18
Resistensi P. aeruginosa terhadap beberapa kelas antibiotik telah menyulitkan pemberian terapi pada pasien yang terinfeksi bakteri ini. Resistensi terhadap antibiotika dapat disebabkan oleh banyak hal, antara lain: paparan antibiotik spektrum luas yang berlebihan, kualitas obat di bawah standard, dan terus berkembangnya strain bakteri resisten di masyarakat. Iklim Indonesia yang hangat dan lembab, banyaknya vektor non-manusia, sanitasi yang buruk, serta pengendalian infeksi yang kurang menyebabkan pertumbuhan dan penyebaran strain resisten semakin luas di masyarakat.19
P. aeruginosa dilaporkan telah resisten terhadap penisilin, ampisilin, sefalosporin generasi 1 dan 2, kotrimoksazol, dan kloramfenikol. Sedangkan antibiotik yang masih poten untuk mengeradikasi P. aeruginosa adalah
aminoglikosida, penisilin semisintetik (piperasilin dan tikarsilin), sefalosporin generasi 3 dan 4, karbapenem (kecuali ertapenem), fluorokuinolon, dan kolistin.20,21
Pada penelitian ini, antibiotik yang masih sensitif pada penelitian ini, antara lain: sefepim (100%), seftazidim (55%), meropenem (64%), piperasilin-tazobaktam (87%), sefoperazon-sulbaktam (57%), gentamisin (70%), amikasin (82%), siprofloksasin (100%), levofloksasin (64%), dan kolistin (100%). Kolistin menunjukkan kepekaan yang tinggi, yaitu 100% dan diujikan pada seluruh isolat P. aeruginosa. Kolistin atau polimiksin E bekerja dengan merusak integritas membran bakteri, membuat komponen intraselulernya keluar dan menyebabkan kematian sel. Beberapa hasil studi menunjukkan bahwa kolistin merupakan pilihan terapi yang efektif untuk P. aeruginosa dengan multidrug-resistant.22,23
Mekanisme kerja kolistin adalah dengan bertindak sebagai deterjen kationik yang dapat menggantikan posisi ion kalsium (Ca++) dan magnesium (Mg++) pada membran lipopolisakarida bakteri. Hal ini menyebabkan stabilisasi membran bakteri terganggu sehingga zat intraseluler bocor dan terjadi kematian sel.24
Penggunaan kolistin memiliki risiko nefrotoksisitas dan neurotoksisitas. Studi terbaru yang menggunakan kolistin intravena melaporkan bahwa nefrotoksisitas terjadi pada 8-36% kasus. Nefrotoksisitas terjadi akibat keadaan awal ginjal yang buruk dan juga waktu paparan kolistin yang lama (> 4 minggu).21 Neurotoksisitas terjadi pada 729% kasus. Neurotoksisitas terlihat dalam bentuk parestesia perioral, gangguan visual dan polineuropati, sedangkan gagal nafas atau apnea hanya terjadi pada sedikit kasus.23 Maka, penggunaa kolistin untuk mengeradikasi P. aeruginosa pada pasien di ICU perlu diawasi secara ketat, terutama mengenai keadaan ginjal pasien, dan lama pemberian kolistin.
Namun, di Indonesia sendiri, kolistin belum masuk ke dalam formularium nasional 2013. Sehingga, kolistin belum digunakan secara luas
Il—∖/^ λ ∣directoryof OPEN ACCESS IJOURNALS
dalam pelayanan kesehatan di Indonesia.25 Hal ini perlu menjadi perhatian, mengingat kolistin memiliki aktivitas bakterisidal yang baik melawan P. aeruginosa dan bakteri gram negatif lainnya.26
Piperasilin-tazobaktam memiliki kepekaan untuk mengeradikasi P. aeruginosa hingga 87%. Piperasilin adalah extended spectrum penicillin generasi keempat yang digunakan untuk infeksi moderat hingga parah. Piperasilin sering dikombinasi dengan inhibitor beta-laktamase (tazobaktam) untuk mencegah resistensi bakteri.27 Kombinasi piperasilin-tazobaktam memiliki
aktivitas antibakteri spektrum luas termasuk banyak patogen yang memproduksi beta-laktamase, salah satunya P. aeruginosa.28
Beberapa penelitian melaporkan bahwa amikasin adalah antibiotik yang paling efektif untuk mengeradikasi P. aeruginosa.29,30 Sedangkan pada golongan fluorokuinolon, levofloksasin dan siprofloksasin adalah antipseudomonas yang paling sering digunakan. Walaupun siprofloksasin memiliki potensi intrinsik yang lebih besar daripada levofloksasin, namun hal tersebut hanya salah satu faktor yang menentukan keberhasilan secara klinis.31,32,33 Pada penelitian ini siprofloksasin dan levofloksasin sama-sama memiliki kepekaan >50%, dan pada penelitian lain juga melaporkan hal serupa.11
Pada penelitian ini, isolat P. aeruginosa telah mengalami resistensi terhadap beberapa jenis antibiotik. Beberapa di antaranya adalah ampisilin (90%) dan amoksisilin-asam klavulanat (87%). Resistensi P. aeruginosa terhadap ampisilin dan amoksisilin juga ditunjukkan pada penelitian yang serupa. Penelitian tersebut melaporkan bahwa resistensi P. aeruginosa terhadap ampisilin sebesar 97,4% dan amoksisilin-asam klavulanat sebesar 65,3%.34
Antibiotik beta-laktam adalah terapi farmakologi yang paling sering diberikan pada
pasien dengan infeksi. namun kasus resistensi bakteri terhadap antibiotik golongan ini juga semakin berkembang. Paparan terus-menerus terhadap antibiotik beta laktam menyebabkan produksi dan mutasi enzim beta laktamase pada beberapa bakteri, seperti P. aeruginosa. Antibiotik beta laktam seperti ampisilin dan amoksisilin dapat dihidrolisis oleh enzim beta laktamase, sehingga ikatan kimia dalam antibiotik tersebut dapat terlepas.35 Kombinasi amoksisilin dengan asam klavulanat bertujuan untuk menghambat enzim beta-laktamase pseudomonas extended resistant (PER)-1 yang dihasilkan oleh P. aeruginosa.36 Namun resistensi P. aeruginosa terhadap kombinasi amoksisilin-asam klavulanat pada penelitian ini masih lebih dari 50%.
Beberapa jenis antibiotik di atas adalah antibiotik antipseudomonas. Kepekaan P. aeruginosa terhadap antibiotik antipseudomonas terdapat pada gambar 2 berikut.
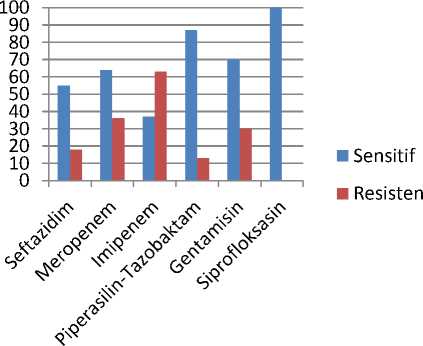
lebih dari 50%, kecuali imipenem yang hanya memiliki kepekaan 37%. Penelitian lainnya juga melaporkan bahwa P. aeruginosa sudah resisten terhadap imipenem.37,38,39
Mekanisme resistensi P. aeruginosa terhadap imipenem adalah dengan aktivitas enzim metalo-
I--∖(—∖ Λ i DIRECTORY OF OPEN ACCESS I—V√ JOURNALS beta laktamase dan penurunan permeabilitas membran karena hilangnya porin (OprD2).40,41,42
SIMPULAN
Karakteristik P. aeruginosa di ICU RSUP Sanglah selama Desember 2014 – Januari 2015 berdasarkan jenis spesimen paling banyak berasal dari spesimen sputum dan spesimen lain-lain, selanjutnya diikuti dengan spesimen pus, dan urin. Isolat P. aeruginosa, lebih banyak ditemukan pada laki-laki dibandingkan perempuan. Sedangkan dari usia pasien, ditemukan paling banyak pada usia balita, lalu diikuti oleh manula, dewasa dan lansia.
Isolat-isolat P. aeruginosa pada penelitian ini masih sensitif terhadap antibiotik seperti sefepim, seftazidim, meropenem, piperasilin-tazobaktam, sefoperazon-sulbaktam, gentamisin, amikasin, siprofloksasin, levofloksasin, dan kolistin.
Sedangkan antibiotik yang memiliki resistensi tertinggi adalah ampisilin, imipenem, dan amoksisilin-asam klavulanat.
Penelitian tentang pola kepekaan P. aeruginosa terhadap antibiotika perlu dilakukan dalam periode waktu yang lebih lama dan berkala untuk menjadi pedoman penggunaan antibiotika empiris. Pedoman penggunaan antibiotika empiris diperlukan oleh para klinisi untuk memilih antibiotika yang tepat untuk mengeradikasi P. aeruginosa pada kasus infeksi di ICU.
UCAPAN TERIMA KASIH
Penulis mengucapkan terima kasih yang sebesar-besarnya kepada pihak Fakultas Kedokteran Universitas Udayana, Dr. dr. Dewa Made Sukrama, M.Si., Sp. MK(K) dan dr. Komang Januartha P. Pinatih, M.Kes. atas diskusi, masukan, dan koreksi kepada penulis. Terimakasih pula kepada Ibu Fenny yang telah mendampingi penulis dalam pengumpulan data penelitian di Instalasi Mikrobiologi Klinik RSUP Sanglah.
DAFTAR PUSTAKA
-
1. Jones ME, Draghi DC, Thornsberry C, Karlowsky JA., Sahm, DF, Wenzel RP. Emerging resistance among bacterial pathogens in the intensive care unit–a
European and North American Surveillance study (2000–2002). Ann Clin Microbiol Antimicrob.2004;3:14.
-
2. Anandita W. Pola resistensi bakteri yang diisolasi dari bangsal ICU RSUPNCM tahun 2003-2006. Jakarta: FKUI. 2009
-
3. Sharma G, Rao S, Bansal A, Dang S, Gupta S, Gabrani R. Pseudomonas aeruginosa Biofilm: Potential Therapeutic Targets. Biologicals. 2014;42:1-7
-
4. Arnoni MV, Berezin EN, Martino MDV. Risk Factor for Nosocomial Bloodstream Infection Caused by Multidrug Resistant Gram-Negative Bacilli in Pediatrics. Brazil. J. Infect. 2007;11(2):267-271.
-
5. Ravi KP, Durairajan S, Parivar S, Venkataraman R, Ramasubramanian V, Ramakrishnan N. Epidemiology of Intensive Care Unit Infections and Impact of Infectious Disease Consultants in Managing Resistant Infections. American Journal of Infectious Disease. 2013;9 (2):30-33.
-
6. Kollef MH. Time to get serious about infection prevention in the icu. Chest. 2006;130:298-314.
-
7. Stover CK, Pham XQ, Erwin AL, Mizoguchi SD, Warrener P, Hickey MJ, et al. Complete genome sequence of Pseudomonas aeruginosa PAO1, an opportunistic pathogen. Nature. 2000;406:959-964.
-
8. Engel J, Balachandran P. Role of Pseudomonas aeruginosa type III effectors in disease. Curr Opin Microbiol 2009;12:61-66.
-
9. NNIS System. National Nosocomial Infections Surveillance (NNIS) System report, data summary from January 1992 through June 2003, issued August 2003. Am. J. Infect. Control. 2003;31:481–498
-
10. CDC. 2013. Pseudomonas aeruginosa in Healthcare Settings. Tersedia di:
http://www.cdc.gov/hai/organisms/pseudomo nas.html [diakses: 7 November 2014].
-
11. Raakhee T, Rao US. Prevalence and Resistance Pattern of Pseudomonas Strains Isolated from ICU Patients. Int. J.Curr.Microbiol.App.Sci. 2014;3(3):527-534
-
12. Al-Ahmadey ZZ dan Mohamed SA. Antimicrobial Susceptibility Pattern of Bacterial Isolates in The Intensive Care Unit of Al-Ansar Hospital, Saudi Arabia. European Journal of Advanced Research in Biological and Life Science. 2013;1(1):17-27.
-
13. Mesaros N, Nordmann P, Ple´siat P, Roussel-Delvallez M, Van Eldere J, Glupczynski Y, Van Laethem Y, Jacobs F, Lebecque P, Malfroot A, Tulkens PM, Van Bambeke F.
Pseudomonas aeruginosa: resistance and
therapeutic options at the turn of the new millennium. Clin Microbiol
Infect.2007;13,560–578.
-
14. National Nosocomial Infection Surveillance
System. National Nosocomial Infection Surveillance (NNIS) System report, data summary from January 1992 through June 2004. Am. J. Infect. Control. 2004;32:470– 485.
-
15. Giamarellou H. 2002. Prescribing guidelines
for severe Pseudomonas infections. J Antimicrob Chemother. 2002;49:229–233.
-
16. Depkes RI. 2009. Profil Kesehatan Indonesia
2008. Jakarta: Departemen Kesehatan
Republik Indonesia.
-
17. Ryan KJ dan Ray CG. 2004. Sherris Medical Microbiology 4th edition. United States of America: The McGraw-Hill Companies.
-
18. PrabhuDas M, Adkins B, Gans H, King C, Levy O, Ramilo O, Siegrist C. Challenges in Infant Immunity: Implications for Responses to Infection and Vaccines. Nat Immunol. 2011;12(3):189-194.
-
19. Stacey L Knobler, Stanley M Lemon, Marjan Najafi, and Tom Burroughs. 2003. The Resistance Phenomenon in Microbes and Infectious Disease Vectors: Implications for Human Health and Strategies for Containment. Washington (DC): National Academies Press (US)
-
20. Mahon CR, Lehman DC, Manuselis G. 2011. Text Book of Diagnostic Microbiology. China: Saunders Elsevier.
-
21. Falagas ME dan Kasiakou SK. Colistin: The Revival of Polymyxins for the Management of Multidrug-Resistant Gram-Negative Bacterial Infections. Clinical Infectious Diseases. 2005;40:1333–41.
-
22. Sabuda DM, Laupland K, Pitout J, Dalton B, Rabin H, Louie T, Conly J. Utilization of colistin for treatment of multidrug-resistant Pseudomonas aeruginosa. Can J Infect Dis Med Microbiol. 2008;19(6):413-418.
-
23. Linden PK, Kusne S, Coley K, Fontes P, Kramer DJ dan Paterson D. Use of Parenteral Colistin for the Treatment of Serious Infection Due to Antimicrobial-Resistant Pseudomonas aeruginosa. Clinical Infectious Diseases. 2003;37:154–60.
-
24. Loho T, Dharmayanti A. Colistin: an
Antibiotic and Its Role in Multiresistant Gramnegative Infections. Acta Med Indones-
Indones J Intern Med. 2015;47(2): 157-168
-
25. Keputusan Menteri Kesehatan Republik
Indonesia Nomor
328/MENKES/SK/VIII/2013
-
26. Stein A, Raoult D. Colistin: an antimicrobial for the 21st century? Clin Infect Dis 2002; 35:901–2.
-
27. U.S. National Library of Medicine. 2015. Piperacillin and Tazobactam. [Online]. Tersedia di:
http://livertox.nih.gov/PiperacillinandTazobac tam.htm. [diakses: 19 Oktober 2015].
-
28. Livermore DM, Mushtaq S, James D, Potz N, Walker RA, Charlett A, Warburton F, Johnson AP, Warner M, Henwood CJ. In vitro activity of piperacillin/tazobactam and other broad-spectrum antibiotics against bacteria from hospitalised patients in the British Isles. Int J Antimicrob Agents. 2003 ;22(1):14-27.
-
29. Chander A, Raza MS. Antimicrobial
Susceptibility Patterns of Pseudomonas
aeruginosa Clinical Isolates at A Tertiar, 17y Care Hospital In Kathmandu, Nepal. Asian J Pharm Clin Res. 2013;6(3):235-238.
-
30. Koirala P, Bhatta DR, Ghimire P, Pokhrel BM, Devkota U. Bacteriological profile of tracheal aspirates of the patients attending a neurohospital of Nepal. Int J Life Sci 2010;4:60- 65
-
31. Jones RN, Sader HS, Fritsche TR, Pottumarthy S. Comparisons of parenteral broad-spectrum cephalosporins tested against bacterial isolates from pediatric patients: report from the SENTRY Antimicrobial Surveillance Program (1998- 2004). Diagn Microbiol Infect Dis 2007;57: 109–16.
-
32. Rhomberg PR, Jones RN. Contemporary activity of meropenem and comparator broadspectrum agents: MYSTIC program report from the United States component (2005). Diagn Microbiol Infect Dis 2007;57: 207–15.
-
33. Christiansen KJ, Bell JM, Turnidge JD, Jones RN. Antimicrobial activities of garenoxacin (BMS 284756) against Asia-Pacific region clinical isolates from the SENTRY program, 1999 to 2001. Antimicrob Agents Chemother. 2004; 48: 2049–55.
-
34. Refdanita, Maksum, R., Nurgani, A., Endang, P. Pola Kepekaan Kuman terhadap Antibiotik di Ruang Rawat Intensif Rumah Sakit Fatmawati Jakarta Tahun 2001 – 2002. Makara Kesehatan. 2004;8 (2):41-48.
-
35. Bonnet R. Growing group of extended-spectrum beta-lactamases: the CTX-M
enzymes. Antimicrob. Agents Chemother. 2004;48(1):1-14
-
36. Kocsis B. dan Szabó D. 2013. Antibiotic resistance mechanisms in Enterobacteriaceae. Semmelweis University: Institute of Medical Microbiology.
-
37. Golshani Z, Ahadi AM, Sharifzadeh A.
Antimicrobial Susceptibility Pattern of Pseudomonas aeruginosa Isolated from
Patients Referring to Hospitals. Arch Hyg Sci. 2012;1(2):48-53.
-
38. Baumgart AM, Molinari MA, Silveira AC. Prevalence of carbapenem
DOAJ
DIRECTORY OF OPEN ACCESS JOURNALS
resistant Pseudomonas aeruginosa and
Acinetobacter baumannii in high complexity hospital. Braz J Infect Dis. 2010;14:433-6.
-
39. 8. Kiffer C, Hsiung A, Oplustil C, et al.
MYSTIC Brazil Group. Antimicrobial susceptibility of Gram-negative bacteria in Brazilian hospitals: the MYSTIC Program Brazil 2003. Braz J Infect Dis. 2005;9:216-24
-
40. Wirth FW, Picoli SU, Cantarelli VV, et al. Metallo-beta-lactamase-
producing Pseudomonas aeruginosa in two
hospitals from southern Brazil. Braz J Infect Dis. 2009;13:170-2.
-
41. Scheffer MC, Gales AC, Barth AL, Carmo Filho JR, Dalla-Costa LM. Carbapenem-resistant Pseudomonas aeruginosa: clonal
spread in southern Brazil and in the state of Goias. Braz J Infect Dis. 2010;14:508-9.
-
42. Strateva T, Yordanov D. Pseudomonas
aeruginosa-a phenomenon of bacterial
resistance. J Med Microbiol. 2009;58:1133-48.
Discussion and feedback