KUALITAS SPERMA PADA REMAJA PEROKOK DI LINGKUNGAN UNIVERSITAS UDAYANA
on
SIMBIOSIS XI (1):55-69 http://ojs.unud.ac.id/index.php/simbiosis
Program Studi Biologi FMIPA UNUD
eISSN: 2656-7784
Maret 2023
KUALITAS SPERMA PADA REMAJA PEROKOK DI LINGKUNGAN UNIVERSITAS UDAYANA
THE QUALITY OF SPERM ON ADOLESCENT SMOKERS AT UDAYANA UNIVERSITY
Sally Nabila Rizal1, A.A.S.A. Sukmaningsih1*, Ni Nyoman Wirasiti1
-
1 Program Studi Biologi Fakultas Matematika dan Ilmu Pengetahuan Alam Universitas Udayana Bukit Jimbaran
email korespodensi: sukmaningsih@unud.ac.id
INTISARI
Perilaku merokok pada remaja laki-laki merupakan sebuah perilaku yang tidak asing lagi. Rokok mengandung zat toksin yang dapat menimbulkan peningkatan Reactive Oxygen Species (ROS) yang menyebabkan stress oksidatif jaringan sehingga mengganggu kualitas spermatozoa. Tujuan penelitian ini adalah untuk mengetahui kualitas sperma pada remaja perokok di lingkungan Universitas Udayana, Bali. Sampel diambil dari 30 remaja laki-laki dengan rentang usia 18-24 tahun. Probandus meliputi 15 orang perokok dan 15 orang non-perokok sebagai kelompok kontrol. Pengamatan makroskopik yang diamati meliputi warna, bau, likuefaksi, volume, konsistensi dan pH sperma. Sedangkan pengamatan mikroskopik yang diamati adalah konsentrasi, morfologi, motilitas, viabilitas dan integritas membran spermatozoa. Penelitian ini menggunakan metode komparatif dan dianalisa secara statistik dengan uji t menggunakan aplikasi SPSS. Hasil yang didapatkan dari penelitian ini menunjukkan bahwa likuefaksi, volume, konsistensi, motilitas, viabilitas, konsentrasi, dan morfologi spermatozoa pada perokok memiliki perbedaan dengan non perokok secara statistik dengan signifikan (p<0,01). Sedangkan warna, bau, pH, dan integritas membran spermatozoa pada perokok tidak memiliki perbedaan yang signifikan (p>0,01).
Kata Kunci: sperma, remaja laki-laki, perokok, fertilitas
ABSTRACT
Smoking is a familiar behavior for male adolescents. The reason is because cigarette contains toxins which can increase our Reactive Oxygen Species (ROS) and causes tissue oxidative stress, thereby disrupting the quality of spermatozoa. The purpose of this study is to determine the quality of sperm on adolescent smokers in Udayana University. The samples were taken from 30 male adolescents with an age range of 18-24 years old. This included 15 smokers and 15 non-smokers as the control group. The macroscopic observations included color, smell, liquefaction, volume, consistency and sperm pH. While the macroscopic observations included concentration, morphology, motility, viability, and membrane integrity. This study used a comparative method. The qualitative data included the color and smell of spermatozoa, while the quantitative data included concentration, morphology, motility, liquefaction, volume, consistency, viability, membrane integrity and pH all which were presented in the form of mean and standard deviation. The quantitative data were analyzed statisticall with t test using SPSS application. The results obtained from this study showed that liquefaction, volume, consistency, motility, viability, concentration, and morphology of spermatozoa in smokers had a decrease compared to non-smokers (p<0.01). Meanwhile, color, smell, pH, and integrity of spermatozoa membranes showed no significant difference between smokers and non-smokers (p>0.01).
Keywords: sperm, male adolescents, smokers, fertility
PENDAHULUAN
Merokok sudah menjadi kebiasaan yang meluas di masyarakat, meskipun hampir semua orang mengetahui bahwa merokok merupakan hal yang merugikan. Kebiasaan merokok tidak hanya menjadi masalah pada orang dewasa, namun juga semakin marak pada kalangan anak dan remaja. Menurut WHO (2014) terdapat 1.3 milyar perokok di dunia dan sepertiganya berasal dari kalangan remaja yang berusia 15 tahun ke atas. Kusuma et al. (2004) menyebutkan bahwa dari 14 provinsi di Indonesia terdapat sekitar 60% penduduk usia 10 tahun ke atas yang sudah mulai merokok. Data dari Riset Kesehatan Dasar (Riskesdas) Kementerian Kesehatan RI pada tahun 2018 juga menyatakan bahwa meningkatnya prevalensi merokok pada populasi usia 10-18 tahun yakni sebesar 1.9% dari tahun 2013 (7.2%) ke tahun 2018 (9.1%). Ketergantungan terhadap produk tembakau sudah menjadi epidemik secara global. Namun, kesadaran untuk berhenti merokok sulit dilakukan karena banyak faktor. Diperkirakan bahwa konsumsi rokok di Indonesia mencapai 199 milyar batang rokok per tahun. Apabila dilihat dari data dan efek penggunaannya, rokok memiliki banyak dampak negatif bagi tubuh terlebih lagi jika rokok sudah dikonsumsi sejak usia dini (Rotinsulu et al., 2016).
Rokok mengandung beragam komponen yang kebanyakan bersifat toksik bagi tubuh. Komponen yang dihisap dari asap rokok dapat berupa radikal bebas, nikotin, mutagen atau karsinogen lainnya (Ishlahiyah dan Juniarto, 2006). Terdapat tiga komponen toksik utama yang terdapat dalam asap rokok, yaitu karbon monoksida, nikotin dan tar (Batubara et al., 2013). Dengan banyaknya kandungan zat kimia tersebut, maka dapat dipastikan efek rokok sangat merugikan bagi kesehatan.
Asap rokok dapat menimbulkan gangguan hormonal, spermatogenesis, merusak viabilitas spermatozoa dan menyebabkan adanya bahan toksik pada spermatozoa (Dewanto dan Isnaeni, 2017). Gangguan terhadap sel spermatozoa dapat menyebabkan penurunan kualitas semen dan terjadinya kemandulan. Nugraheni et al. (2003) dalam penelitiannya menyatakan bahwa kandungan tembakau yang ada di dalam asap rokok juga dapat menurunkan kualitas spermatogenesis yang meliputi jumlah sel spermatogonia, spermatosit primer, spermatid dan lapisan sel serta menurunkan kualitas spermatozoa yang meliputi viabilitas dan kecepatan gerak.
Peningkatan Reactive Oxygen Species (ROS) yang ditimbulkan dari merokok juga merupakan salah satu mediator terjadinya infertilitas. Produksi ROS akan meningkat dengan adanya pengaruh dari lingkungan dan faktor gaya hidup. Polynuclear Aromatic Hydrogen (PAH) yang terkandung dalam asap rokok dapat menyebabkan atrofi testis, menghambat spermatogenesis, dan merusak morfologi spermatozoa. Sedangkan paparan nikotin menyebabkan penurunan kadar hormon testosteron melalui mekanisme penghambatan fungsi sel Leydig yang berfungsi sebagai secretor hormon testosteron (Musfiroh et al., 2012).
Penurunan kadar testosteron yang terjadi pada pria perokok akan menganggu proses spermatogenesis. Sehingga pada tahap pematangan spermatid menjadi spermatozoa dapat terjadi gangguan yang mempengaruhi morfologi normal. Kerusakan pada morfologi spermatozoa serta motilitas juga dapat menurunkan 40% kesempatan untuk dapat hamil secara alamiah pada pasangan perokok tersebut. Sehingga pengaruh rokok terhadap spermatozoa penting untuk dikaji lebih lanjut (Apriora et al., 2015).
Penelitian yang dilakukan oleh Singh and Thotakura (2018) menyatakan bahwa seseorang yang merokok >10 batang/hari menunjukkan penurunan volume air mani, waktu likuefaksi yang tinggi, jumlah sperma yang sedikit, motilitas total dan progresif yang rendah, persentase abnormalitas yang tinggi dan mayoritas cacat morfologi. Hasil dalam penelitiannya menunjukan bahwa parameter semen seperti volume, motilitas, jumlah, spermatozoa yang secara morfologis normal berkurang pada perokok jika
dibandingkan dengan bukan perokok, tetapi hanya jumlah sperma yang ditemukan memiliki penurunan signifikan yang tinggi pada perokok (p<0,01) jika dibandingkan dengan bukan perokok.
Berdasarkan hal tersebut, peneliti tertarik untuk mengetahui kualitas sperma pada manusia, khususnya pada remaja perokok. Hasil yang didapatkan dapat dijadikan sebagai penambahan ilmu pengetahuan serta dasar untuk pengarahan agar dapat mengurangi jumlah perokok pada usia remaja.
METODE PENELITIAN
Waktu dan Tempat Penelitian
Penelitian ini dilaksanakan pada bulan Maret hingga April 2021, bertempat di Laboratorium Hewan, Program Studi Biologi FMIPA Universitas Udayana.
Sampel dan Kriteria
Probandus yang digunakan berjumlah 30 orang remaja laki-laki, meliputi remaja perokok sebanyak 15 orang dan non-perokok sebanyak 15 orang (sebagai kelompok kontrol) yang berada di lingkungan Universitas Udayana. Adapun kriteria inklusi sampel pada penelitian ini yaitu remaja perokok dan non-perokok tanpa riwayat penyakit dengan rentang usia 18-24 tahun. Sedangkan kriteria eksklusi sampel pada penelitian ini adalah remaja perokok dan non-perokok yang memiliki riwayat penyakit.
Prosedur Pelaksanaan
Pelaksanaan penelitian ini dimulai dari pencarian probandus yang bersedia dijadikan subjek penelitian di lingkungan Universitas Udayana. Probandus yang sudah bersedia dijadikan subjek penelitian akan diberikan informed consent untuk dibaca dan disetujui, kemudian probandus diberikan kuesioner untuk diisi. Selanjutnya, probandus datang ke Laboratorium Hewan, Program Studi Biologi FMIPA Unud sesuai dengan jadwal yang telah ditentukan untuk dilakukan proses pengambilan sampel. Kemudian, dilakukan persiapan alat kerja yang akan digunakan, yaitu sperm container, hand counter, mikroskop, optilab, gloves, tissue, label nama, gelas obyek, cover glass, Hemositometer Improved Neubauer, gelas ukur, pipet tetes, jarum 21G, kertas pH dan informed consent. Serta bahan yang digunakan yaitu sperma probandus, minyak emersi, eosin 0.5%, eosin 2%, alkohol 70%, NaCl 0.9%, dan methylen blue 0.3%
Pengamatan Makroskopik
Pengamatan makroskopik spermatozoa meliputi warna sperma, bau sperma, koagulasi dan likuefaksi, volume, konsistensi dan pH sperma berdasarkan acuan dari Wibisono (2010) adalah: a. Warna sperma
Sperma yang telah ditampung dalam sperm container berbahan kaca diamati warnanya. Warna sperma yang normal adalah putih keabuan atau putih mutiara.
-
b. Bau sperma
Sperma yang telah dikeluarkan dan ditampung dalam sperm container diamati bau nya. Sperma memiliki bau yang khas.
-
c. Koagulasi dan likuefaksi
Sperma yang telah dikeluarkan dan ditampung dalam sperm container akan mengalami pencairan (likuefaksi) menjadi homogen dalam waktu 60 menit. Setelah
likuefaksi sempurna, sampel dicampur/dikocok merata hingga menjadi homogen untuk pemeriksaan selanjutnya.
-
d. Volume
Sperma yang telah dikeluarkan dan ditampung dalam gelas ukur dihitung jumlah volumenya dengan menggunakan gelas ukur. Jumlah yang didapatkan kemudian dicatat untuk dihitung persentasenya.
-
e. Konsistensi
Pengukuran konsistensi dikerjakan dengan menggunakan jarum 21G. Sperma yang keluar dari ujung jarum diamati bentuknya, bentuk yang keluar dapat berupa seperti tetesan atau benang. Sperma yang keluar berupa tetesan merupakan tanda bahwa sperma normal, apabila berupa benang dengan panjang >2 cm merupakan tanda bahwa sperma abnormal.
-
f. pH sperma
Pengukuran pH sperma dilakukan dengan cara diteteskan sebanyak 1 tetes semen ke atas kertas pH dengan skala 5.5-9.0. Setelah itu, didiamkan selama 30 detik dan dibandingkan dengan warna standar.
Pengamatan Mikroskopik
Pengamatan mikroskopik spermatozoa meliputi motilitas, viabilitas, morfologi, konsentrasi, dan integritas membran berdasarkan acuan dari Wibisono (2010) adalah: a. Perhitungan motilitas:
Cairan sperma diambil dengan pipet dan diteteskan pada gelas obyek kemudian di tutup dengan kaca penutup. Kemudian diamati di bawah mikroskop dengan perbesaran 400x (spermatozoa yang dihitung dengan 3 kriteria yaitu Progressive dimana spermatozoa bergerak ke arah depan, Non-progressive dimana spermatozoa hanya mampu bergerak zig-zag dan Immotile dimana spermatozoa yang hanya diam di tempat). Setelah itu, dibagi rata-rata dari jumlah kriteria dan dihitung persentasenya (Bulqis, 2020).
-
b. Perhitungan viabilitas:
Cairan sperma diteteskan pada gelas obyek dan dicampurkan dengan satu tetes larutan Eosin 0,5% lalu ditutup dengan kaca penutup. Kemudian, didiamkan selama 2 menit lalu diamati menggunakan mikroskop dengan perbesaran 400x. Selanjutnya dihitung jumlah spermatozoa hidup yang ditandai dengan berwarna putih karena tidak menyerap zat warna dan spermatozoa mati yang ditandai dengan warna merah karena menyerap zat warna, lalu dihitung persentasenya.
-
c. Perhitungan morfologi
Cairan sperma diteteskan pada bagian ujung gelas obyek kemudian dilakukan apusan dengan menggunakan teknik feathering dengan cara meratakan sperma dengan gelas obyek lainnya (digerakkan ke arah belakang dengan sudut 45 derajat) dan dianginkan hingga kering. Setelah itu, difiksasi dalam methanol dan dikeringkan. Selanjutnya, ditetesi dengan larutan eosin 2% dan dibiarkan selama 10 menit hingga kering. Lalu ditetesi dengan larutan methylene blue 0.3% dan dibiarkan selama 10 menit lalu dikeringkan dan dicuci dengan air mengalir lalu dikeringkan kembali. Terakhir, spermatozoa diamati di bawah mikroskop dengan perbesaran 400x dengan tambahan minyak emersi pada lensa mikroskop. Spermatozoa normal dan abnormal dihitung hingga 100 dan dihitung persentasenya.
-
d. Perhitungan konsentrasi:
Cairan sperma diambil dengan menggunakan pipet dan diteteskan pada hemositometer improved neubauer kemudian di tutup dengan kaca penutup.
Kemudian diamati di bawah mikroskop dengan perbesaran 400x. Perhitungan konsentrasi dilakukan pada bidang tengah yang terdiri dari 25 bidang besar dan di dalamnya berisi 16 bidang kecil. Lalu dihitung nilai rata-ratanya.
-
e. Integritas membran
Pertama dibuat larutan UPHO terlebih dahulu. Larutan dibuat dengan melarutkan 0,735 gram sodium sitrat, 1,351 gram fruktosa dalam 100 ml air suling. Lalu, larutan disimpan pada suhu 20°C. Selanjutnya, dihangatkan 1 ml larutan UPHO dalam tabung Eppendorf tertutup pada suhu 37°C selama 5 menit. Kemudian ditambahkan 0,1 ml semen yang telah likuefaksi dan dicampurkan merata dengan pipet, lalu disimpan pada suhu 37°C paling sedikit selama 30 menit. Selanjutnya spermatozoa diamati dengan mikroskop.
Metode Pengolahan Data
Penelitian ini menggunakan metode Komparatif dengan 2 kelompok dan masing-masing kelompok terdiri dari 15 probandus. Kelompok 1 merupakan kelompok non-perokok (kontrol) dan kelompok 2 merupakan kelompok perokok. Data kualitatif meliputi warna dan bau spermatozoa, sedangkan data kuantitatif meliputi konsentrasi, morfologi, motilitas, likuefaksi, volume, konsistensi, viabilitas, integritas membran dan pH spermatozoa disajikan dalam bentuk rata-rata dan standar deviasi. Data kuantitatif dianalisa secara statistik dengan uji t menggunakan aplikasi SPSS.
HASIL
Pengamatan Makroskopis
Hasil pengamatan mengenai warna dan bau sperma pada perokok dan non-perokok pada penelitian ini dapat dilihat pada Tabel 1 dan Tabel 2.
Tabel 1. Hasil pengamatan warna dan bau sperma perokok
|
Perokok | ||
|
Probandus |
Warna |
Bau |
|
1 |
Putih Abu |
Khas |
|
2 |
Putih Abu |
Khas |
|
3 |
Putih Abu |
Khas |
|
4 |
Putih Abu |
Khas |
|
5 |
Putih Abu |
Khas |
|
6 |
Putih Abu |
Khas |
|
7 |
Putih Abu |
Khas |
|
8 |
Putih Abu |
Khas |
|
9 |
Putih Abu |
Khas |
|
10 |
Putih Abu |
Khas |
|
11 |
Putih Abu |
Khas |
|
12 |
Putih Abu |
Khas |
|
13 |
Putih Abu |
Khas |
|
14 |
Putih Abu |
Khas |
|
15 |
Putih Abu |
Khas |
Tabel 2. Hasil pengamatan warna dan bau sperma non-perokok
|
Non-Perokok | ||
|
Probandus |
Warna |
Bau |
|
1 |
Putih Abu |
Khas |
|
2 |
Putih Abu |
Khas |
|
3 |
Putih Abu |
Khas |
|
4 |
Putih Abu |
Khas |
|
5 |
Putih Abu |
Khas |
|
6 |
Putih Abu |
Khas |
|
7 |
Putih Abu |
Khas |
|
8 |
Putih Abu |
Khas |
|
9 |
Putih Abu |
Khas |
|
10 |
Putih Abu |
Khas |
|
11 |
Putih Abu |
Khas |
|
12 |
Putih Abu |
Khas |
|
13 |
Putih Abu |
Khas |
|
14 |
Putih Abu |
Khas |
|
15 |
Putih Abu |
Khas |
Berdasarkan Tabel 1 dan Tabel 2, hasil bau dan warna sperma pada perokok dan non-perokok menunjukkan hasil yang sama. Hal ini menunjukkan bahwa tidak terdapat perbedaan pada bau dan warna kelompok perokok dan non-perokok
Hasil analisis statistik pengamatan makroskopis yang meliputi likuefaksi, konsistensi, volume, dan pH sperma remaja perokok dan non-perokok dapat dilihat pada Tabel 3:
Tabel 3. Hasil analisis statistik rata-rata likuefaksi, volume, konsistensi, pH sperma remaja perokok dan non-perokok
|
Parameter |
Probandus |
Nilai Signifikansi | |
|
Non-perokok |
Perokok | ||
|
Likuefaksi (menit) |
34,00±11,53a |
51,67±13,84b |
.001 |
|
Volume (mL) |
3,43±0,99a |
1,95±0,45b |
.000 |
|
Konsistensi (cm) |
1,06±0,26a |
1,93±0,79b |
.000 |
|
pH |
7,53±0,13a |
7,58±0,14a |
.346 |
Keterangan: Huruf yang berbeda pada masing-masing baris menunjukkan hasil yang berbeda nyata (p< 0,01)
Hasil pengamatan makroskopis sperma berdasarkan Tabel 3 menunjukkan
bahwa terdapatnya perbedaan pada likuefaksi, volume, dan konsistensi sperma antara perokok dan non-perokok. Sperma pada perokok membutuhkan waktu untuk likuefaksi yang lebih lama dibandingkan dengan non-perokok, dimana waktu yang dibutuhkan sperma untuk likuefaksi pada perokok sebesar 51 menit sedangkan non-perokok hanya 34 menit. Berdasarkan hasil tersebut diketahui bahwa secara statistik terdapat perbedaan likuefaksi sperma yang signifikan (p<0,01).
Hasil pengamatan volume juga menunjukkan bahwa perokok memiliki volume
yang lebih sedikit dibandingkan dengan non-perokok, dimana volume rata-rata non-perokok adalah 3,43 mL sedangkan perokok sebesar 1,95 mL. Hasil perhitungan statistik menunjukkan adanya perbedaan volume antara perokok dan non-perokok yang signifikan (p<0,01), sehingga dapat diartikan bahwa responden yang merokok memiliki peluang lebih tinggi menurunnya volume sperma dibandingkan dengan responden yang tidak merokok. Hasil yang didapatkan pada pengamatan konsistensi menunjukkan bahwa rata-rata konsistensi sperma pada perokok lebih tinggi dibandingkan dengan non-perokok. Perhitungan secara statistik menunjukkan bahwa konsistensi sperma pada perokok dan non-perokok memiliki perbedaan yang signifikan (p<0,01).
Hasil rata-rata pH yang didapatkan pada perokok adalah sebesar 7,58 dan non-perokok sebesar 7,53. Hasil yang didapatkan pada pengamatan pH menunjukkan bahwa tidak adanya perbedaan yang nyata antara pH perokok dan non-perokok. Data hasil analisis statistik pH sperma pada penelitian ini memiliki nilai rata-rata nilai yang nonsignifikan (p> 0,01).
Pengamatan Mikroskopis
Hasil analisis statistik pengamatan mikroskopis spermatozoa yang meliputi motilitas, viabilitas, konsentrasi, morfologi dan integritas membran spermatozoa remaja perokok dan non perokok dapat dilihat pada Tabel 4:
|
Tabel 4. Hasil analisis statistik rata-rata motilitas,viabilitas, konsentrasi, morfologi, dan integritas membran sperma | |||
|
Parameter |
Probandus |
Nilai Signifikansi | |
|
Non perokok |
Perokok | ||
|
Motilitas (%) | |||
|
Progressif |
54,05±8,51a |
34,96±14,22b |
.000 |
|
Non-progressif |
28,13±7,38a |
28,06±10,90a |
.982 |
|
Immotile |
16,77±3,40a |
43,98±9,39b |
.000 |
|
Viabilitas (%) | |||
|
Mati |
18,27±5,24a |
27,40±4,88b |
.000 |
|
Hidup |
82,93±9,50a |
69.87±7,67b |
.000 |
|
Konsentrasi (Juta/mL) |
22,94±3,08a |
18,60±2,19b |
.000 |
|
Morfologi (%) | |||
|
Normal |
92,87±10,64a |
69,40±8,58b |
.000 |
|
Abnormal |
7,27±10,59a |
30,60±7,48b |
.000 |
|
Integritas membran (%) | |||
|
Membran spermatozoa utuh |
81,52±3,97 a |
78,84±4,75 a |
.105 |
|
Membran spermatozoa tidak |
18,48±3,97 a |
21,16±4,75 a |
.105 |
|
utuh | |||
Keterangan: Huruf yang berbeda pada masing-masing baris menunjukan hasil yang berbeda nyata (p<0,01)
Berdasarkan Tabel 4 diatas, dapat dilihat bahwa kebiasaan merokok pada remaja dapat mempengaruhi kualitas spermatozoa yang meliputi motilitas, viabilitas, dan morfologi. Hasil yang didapatkan menunjukkan bahwa terdapat perbedaan antara rata-rata persentase spermatozoa perokok dan non-perokok yang cukup signifikan. Hal ini juga dapat dilihat dari nilai signifikansi yang menunjukkan bahwa hasil analisis statistik motilitas, viabilitas, dan morfologi memiliki nilai p<0,01. Sedangkan pada pengamatan integritas membran hasil yang didapatkan menunjukkan tidak adanya perbedaan yang nyata (p>0,01). Hal ini juga dapat dilihat dari persentase membran spermatozoa utuh yang tinggi antara perokok dan non-perokok. Sehingga dapat dikatakan bahwa kebiasaan merokok tidak berpengaruh terhadap integritas membran spermatozoa.
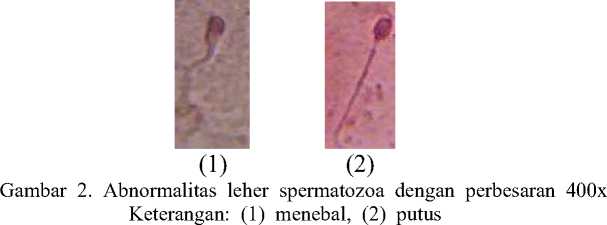
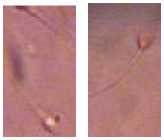
Berikut adalah gambar-gambar dari berbagai morfologi spermatozoa ang ditemukan pada penelitian ini yang tergolong dalam bentuk spermatozoa tidak normal (abnormal):
Illll
(1) (2) (3) (4) (5)
Gambar 1. Abnormalitas kepala spermatozoa dengan perbesaran 400x
Keterangan: (1) normal, (2) meruncing, (3) membesar, (4) membulat, (5) tidak berbentuk

-
(1) (2)
Gambar 3. Abnormalitas ekor spermatozoa dengan perbesaran 400x Keterangan: (1) putus, (2) pendek
(A)
(1) (2)

(1)
(B)

(2)
Gambar 4. Viabilitas spermatozoa non-perokok dan perokok dengan perbesaran 400x (A) spermatozoa non-perokok, (B) spermatozoa perokok Keterangan: (1) spermatozoa hidup (tidak menyerap warna)
-
(2) spermatozoa mati (menyerap warna)
»M
(1)
(2)
Gambar 5. Perubahan bentuk spermatozoa setelah uji PHO dengan perbesaran 400x Keterangan: (1) tidak ada perubahan bentuk ekor spermatozoa
-
(2) perubahan bentuk ekor spermatozoa
PEMBAHASAN
Pengamatan Makroskopis
Penilaian tentang bau dan warna sperma pada penelitian ini menunjukan hasil yang sama, yaitu tidak adanya perbedaan pada bau dan warna sperma dari remaja perokok ataupun non-perokok. Berdasarkan hasil pengamatan, baik perokok ataupun non-perokok keduanya tergolong kedalam kategori yang normal, yaitu memiliki bau sperma yang khas dan berwarna putih keabuan. Menurut WHO (2010), pemeriksaan kualitas sperma meliputi bau dan warna sperma. Apabila terdapat bau yang menyengat seperti bau busuk, maka dapat diindikasikan adanya gangguan yang dapat disebabkan oleh berbagai faktor seperti infeksi, ataupun parasit (Wibisono, 2010). Bau khas pada sperma dikarenakan adanya spermin yang dihasilkan oleh kelenjar prostat. Disebutkan bahwa bau khas sperma ini seperti bau kaporit, tetapi ada juga yang menyatakan seperti bau bunga akasia yang sedang mekar (Subratha, 1999). Sedangkan pemeriksaan warna sperma juga dapat menjadi sebuah indikasi baik atau buruknya kualitas sperma tersebut, menurut standar WHO (2010) warna sperma dianggap normal apabila memiliki warrna putih keabuan sampai kekuningan. Apabila berwarna jernih atau bening, maka dikatakan sebagai mani encer, namun jika berwarna kecoklatan disebabkan adanya haemoglobin.
Hasil perhitungan statistik menunjukkan bahwa terdapat rentang perbedaan nilai pH antara perokok dan non-perokok meskipun hasil yang didapatkan tidak signifikan. Hasil menunjukkan bahwa perokok memiliki rata-rata pH yang lebih tinggi dibandingkan dengan nonperokok. Menurut WHO (2010) nilai normal pH sperma adalah 7,2–7,8 sehingga hasil yang didapatkan pada penelitian ini dapat dikatakan normal. Derajat keasaman (pH) sangat berpengaruh terhadap daya tahan hidup spermatozoa. Semakin tinggi atau semakin rendah nilai pH dari keadaan normal maka
spermatozoa akan lebih cepat mengalami kematian (Mardiana, 2017). Hasil yang tidak berbeda nyata antara pH perokok dan non-perokok yang didapatkan pada penelitian ini sejalan dengan penelitian yang dilakukan oleh Rusman (2019) yang menyatakan bahwa tidak terdapat hubungan yang nyata antara pH sperma dengan aktivitas merokok.
Rata-rata volume sperma yang dihasilkan pada perokok dalam penelitian ini lebih rendah dibandingkan dengan non-perokok. Pada non-perokok rata-rata volume sperma yang dihasilkan sebesar 3,43 mL sedangkan pada perokok sebesar 1,95 mL. Nilai normal sperma adalah 1,5-5 mL. Apabila volume sperma >5 mL maka dikatakan Hyperspermia, sedangkan bila volume <5 mL dikatakan Hypospermia. Hasil pemeriksaan volume sperma pada penelitian ini menunjukkan hasil yang normal walaupun terdapat perbedaan jumlah volume sperma yang cukup jauh pada perokok dan non-perokok, sehingga dapat dikatakan bahwa merokok dapat menyebabkan menurunnya volume sperma. Penurunan jumah volume sperma pada perokok diakibatkan oleh zat nikotin yang terkandung dalam rokok, sehingga mempengaruhi fungsi kelenjar seks aksesori seperti vesikula seminalis, kelenjar prostat dan urethra, yang mengontrol volume air mani melalui sekresinya (Asare-Anane et al. 2016).
Hasil pengamatan likuefaksi sperma perokok dan non-perokok pada penelitian ini digolongkan pada kriteria yang normal. Sperma akan mencair dalam waktu 30 hingga 60 menit setelah penggumpalan. Walaupun terbilang memiliki golongan kriteria yang sama, yakni normal, namun rata-rata waktu likuefkasi sperma pada non-perokok sebesar 34 menit, sedangkan pada perokok sebesar 51,67 menit. Hal ini menunjukan rentang yang cukup jauh, serta perbedaan waktu likuefaksi sperma yang lebih lama pada perokok dibandingkan dengan non-perokok. Likuefaksi memiliki hubungan yang cukup erat dengan viskositas atau konsistensi sperma. Konsistensi yang normal akan mempengaruhi waktu yang digunakan untuk likuefaksi (Guli dan Permatasari, 2012).
Sperma dikatakan normal apabila cairan yang keluar yang diteteskan melalui jarum khusus berupa tetesan, apabila berupa benang dengan panjang >2cm merupakan tanda bahwa sperma abnormal. Berdasarkan hasil rata-rata perhitungan konsistensi sperma pada penelitian ini, keduanya baik perokok ataupun non-perokok tergolong ke dalam kategori yang normal. Namun, terdapat perbedaan rentang yang cukup jauh, dimana rata-rata konsistensi non-perokok adalah 1,06 cm sedangkan perokok 1,93 cm. Menurut Zalke et al. (2014), peningkatan konsistensi biasanya berhubungan dengan infeksi, terdapatnya antibody antisperma dan bentuk morfologis yang abnormal. Namun, belum ditemukannya hubungan seperti itu dengan kebiasaan merokok.
Pengamatan Mikroskopis
Kebiasaan merokok dapat menyebabkan penurunan motilitas spermatozoa (Padia and Dhokiya, 2019). Hal ini dapat terlihat pada Tabel 4 yang menunjukkan bahwa rendahnya tingkat pergerakan spermatozoa pada perokok. Rata-rata motilitas spermatozoa yang didapatkan pada penelitian ini menunjukkan hasil yang signifikan antara perokok dan non-perokok. Hasil yang didapatkan menunjukkan bahwa pergerakan spermatozoa yang progressive pada perokok kurang dari 40% sehingga dikategorikan sebagai Asthenozoospermia. Penurunan motilitas spermatozoa diakibatkan oleh senyawa radikal bebas pada asap rokok yang dapat mengganggu motilitas
spermatozoa. Radikal bebas yang terkandung dalam asap rokok dapat menyebabkan menurunnya frekuensi gerakan ekor spermatozoa karena kurangnya energi pada pergerakan ekor spermatozoa (Sikka, 2004).
Kebiasaan merokok tidak hanya menyebabkan penurunan pada motilitas spermatozoa namun juga pada viabilitas spermatozoa. Hasil yang didapatkan pada penelitian ini menunjukkan bahwa rata-rata persentase spermatozoa yang hidup pada nonperokok lebih tinggi dibandingkan dengan perokok, dimana spermatozoa yang hidup pada perokok sebesar 71,90% dan nonperokok sebesar 81,98%. Sedangkan rata-rata persentase spermatozoa yang mati pada perokok sebesar 28,10% dan nonperokok sebesar 18,02%. Hal ini menunjukan bahwa persentase spermatozoa yang mati pada perokok lebih tinggi dibandingkan dengan nonperokok. Penurunan motilitas spermatozoa sejalan dengan penurunan viabilitas karena spermatozoa yang tidak bergerak dianggap mati karena pada saat diberi pewarna eosin spermatozoa akan terwarnai. Hal ini dapat terjadi karena efek nikotin pada epididimis yang bertindak sebagai agen spermatoksik pada spermatozoa yang matang (Oyeyipo et al., 2011).
Pada penelitian ini, konsentrasi spermatozoa pada perokok dikategorikan dengan oligozoospermia dan non-perokok dikategorikan normozoospermia. Hal ini dikarenakan rata-rata jumlah spermatozoa yang terdapat pada perokok sebesar 18,60 Juta/mL sedangkan pada non-perokok sebesar 22,94 Juta/mL. Menurut WHO (2010) apabila konsentrasi spermatozoa berkisar antara 0-5 juta/mL disebut dengan Ekstrim Oligozoospermia, bila konsentrasi spermatozoa berkisar antara 5-19 juta/mL dikenal dengan istilah Oligozoospermia dan apabila konsentrasi spermatozoa berkisar ≥20 juta/mL disebut dengan Normozoospermia. Perbedaan kosentrasi sperma yang signifikan pada pria perokok dan nonperokok menunjukan bahwa konsumsi rokok dapat memberikan efek yang negatif bagi tubuh, terutama bagi kesuburan pria (Aryanpur et al., 2011). Hasil yang didapatkan pada penelitian ini mengkategorikan perokok sebagai Oligoasthenozoospermia karena memiliki nilai konsentrasi dan motilitas dibawah nilai normal.
Kebiasaan merokok juga memiliki efek pada struktur atau bentuk spermatozoa. Dapat dilihat pada Tabel 4, morfologi spermatozoa menunjukkan bahwa banyaknya jumlah spermatozoa yang abnormal. Pengamatan bentuk spermatozoa pada penelitian ini dilakukkan di bawah mikroskop dengan perbesaran 400x. Abnormalitas bentuk spermatozoa yang ditemukan pada penelitian ini meliputi kepala, leher, dan juga ekor. Jumlah abnormalitas spermatozoa pada perokok lebih banyak dibandingkan dengan non-perokok. Jumlah abnormalitas spermatozoa yang tinggi dapat terjadi akibat berbagai macam gangguan terutama pada proses spermatogenesis, terutama pada tahap spermiogenesis atau penyempurnaan bentuk spermatozoa (Ermayanti dan Suarni, 2010). Hasil dari penelitian ini sesuai dengan penelitian yang dilakukan oleh Rahimi-Madiseh (2020) yang menyatakan bahwa paparan zat toksik yang terdapat pada rokok dalam jangka waktu yang terlalu lama akan menyebabkan perubahan morfologi sel spermatogenik, produksi sperma, dan gangguan spermatogenesis.
Hasil pengamatan terhadap persentase integritas membran spermatozoa menunjukkan hasil yang tidak berbeda nyata antara perokok dan non-perokok. Namun, tetap terlihat adanya penurunan jumlah integritas membran pada perokok, dimana rata-rata persentase membran spermatozoa yang utuh pada non-perokok lebih tinggi
dibandingkan dengan perokok. Sedangkan rata-rata persentase membran spermatozoa tidak utuh pada perokok lebih tinggi dibandingkan dengan nonperokok. Spermatozoa yang memiliki membran utuh dan hidup ditandai dengan perubahan bentuk ekor sedangkan spermatozoa yang memiliki membran tidak utuh ditandai dengan ekor yang lurus (Gambar 5). Perubahan bentuk ekor spermatozoa yang menggelembung atau melingkar akibat dari uji PHO mengindikasikan bahwa spermatozoa dalam keadaan baik, karena membran plasmanya masih dalam keadaan yang utuh. Namun spermatozoa yang memiliki ekor yang lurus menunjukkan bahwa spermatozoa dalam keadaan yang rusak sehingga membran tidak utuh (Rodiah et al., 2015).
Keutuhan membran plasma spermatozoa sangat berpengaruh pada proses metabolisme dan fertilisasi. Membran plasma spermatozoa memiliki kemampuan permeabilitas yang selektif untuk mengatur metabolic intrasel, pH, dan komposisi ion (Artika, 2014). Sedangkan kerusakan membran spermatozoa dapat terjadi karena perubahan temperature yang signifikan sehingga merusak lipoprotein yang ada pada membran spermatozoa, adanya radikal bebas dari proses metabolisme, serta adanya perubahan tekanan osmotic pada plasma spermatozoa yang mengakibatkan penurunan permeabilitas (Hidayat, 2013). Hasil penelitian mengenai integritas membran spermatozoa pada penelitian ini sesuai dengan penelitian yang dilakukan oleh Pramudita et al. (2020) yang menyatakan bahwa konsumsi nikotin dapat menurunkan integritas membran spermatozoa.
Merokok merupakan faktor resiko utama untuk kesehatan reproduksi (Kumar et al., 2014). Kebiasaan merokok merupakan salah satu gaya hidup yang memiliki dampak yang buruk terhadap kesuburan pria (Sa’adah dan Purnomo, 2016). Merokok menyebabkan gangguan hormon reproduksi, gangguan spermatogenesis dan pematangan sperma, serta mengganggu fungsi spermatozoa (Saleh et al., 2002). Penelitian yang dilakukan oleh Rehman et al. (2019) menunjukkan penurunan yang signifikan dalam tingkat testosteron pada perokok dibandingkan non-perokok. Banyak komponen dari asap rokok yang memiliki efek pada testosteron. Nikotin telah dilaporkan dapat mengganggu sistem reproduksi pria dengan menyebabkan apoptosis sel Leydig dan penghambatan sintesis androgen (Dai et al., 2015). Zat toksin yang terkandung dalam tembakau secara langsung dapat mengganggu proses spermatogenesis serta fungsi sperma melalui disfungsi atau degenerasi testis (Gandhi et al., 2017).
Penelitian ini menggunakan 15 probandus perokok dan 15 probandus non-perokok. Berdasarkan hasil kuesioner yang telah disebarkan kepada 15 probandus perokok, diketahui bahwa jumlah rokok perbatang yang dihabiskan berkisar antara 520 batang perhari, dengan durasi lama merokok berkisar 1 hingga 7 tahun lamanya, serta beberapa kali suka mengonsumsi alkohol. Probandus yang berpartisipasi pada penelitian ini semuanya dalam kondisi yang sehat tanpa riwayat penyakit. Sebanyak 11 dari 15 probandus pada penelitian ini mengaku memiliki orangtua perokok, baik ibu ataupun ayahnya. Berdasarkan penelitian yang dilakukan oleh Fauziah et al. (2020), perilaku merokok pada remaja yang disebabkan oleh lingkungan keluarga memiliki persentase yang paling tinggi dibandingkan dengan pengaruh teman sebaya, rasa ingin tahu dan pengaruh iklan atau promosi.
Penurunan kualitas sperma yang terdapat pada penelitian ini juga dapat
dipengaruhi oleh banyaknya jumlah rokok yang dikonsumsi dan lamanya waktu merokok. Data yang didapatkan dari 15 orang probandus, diketahui terdapat 2 probandus yang merokok 16-20 batang perhari, sebanyak 3 orang merokok 5 batang perhari dan 10 orang merokok 6-15 batang perhari. Terdapat 3 orang probandus yang baru merokok sekitar tahun, dan yang terlama adalah 7 tahun. Usia pertama konsumsi rokok pada 15 probandus yang termuda adalah sejak usia 15 tahun dan tertua umur 21 tahun. Apabila dilihat dari banyaknya jumlah rokok yang dikonsumsi perhari dan lamanya waktu mengonsumsi rokok, sangat jelas apabila adanya penurunan kualitas sperma pada perokok. Menurut Rusman (2019) terdapat hubungan antara aktivitas merokok dengan kualitas sperma, yaitu semakin lama masa merokok maka semakin berkurang kualitas sperma seseorang, terlebih pada motilitas dan volume sperma.
KESIMPULAN
Berdasarkan hasil dan pembahasan di atas, maka dapat ditarik kesimpulan bahwa kualitas sperma dari remaja perokok yang berada di wilayah Universitas Udayana lebih rendah daripada remaja non-perokok. Hasil pengamatan secara makroskopis menunjukkan bahwa terdapat perbedaan kualitas yang cukup signifikan pada likuefaksi, volume, dan konsistensi sperma perokok dan non-perokok. Namun, untuk warna, bau, dan pH sperma menunjukkan tidak adanya perbedaan antara perokok dan non-perokok. Sedangkan hasil mikroskopis menunjukkan bahwa terdapat perbedaan kualitas sperma yang cukup signifikan pada motilitas, viabilitas, konsentrasi dan morfologi spermatozoa. Namun pengamatan integritas membran spermatozoa menunjukkan tidak adanya perbedaan yang signifikan antara perokok dan non-perokok.
DAFTAR PUSTAKA
Apriora, V. D., A. Arni, O. Khairsyaf. 2015. Gambaran Morfologi Spermatozoa pada Perokok Sedang di Lingkungan PE Group yang Datang ke Bagian Biologi Fakultas Kedokteran Universitas Andalas. Jurnal Kesehatan Andalas. 4(2): 1 – 5.
Artika, I.N.D. 2014. Penentuan Waktu Optimal Pengujian Integritas Membran Plasma Spermatozoa Babi Menggunakan Hypo-osmotic Swelling (HOS) Test. Skripsi. Fakultas Kedokteran Hewan. Institut Pertanian Bogor.
Aryanpur, M. M. Tarahomi, H. Sharifi, G. Heydari, Z. Hessami, M. Akhoundi, and M.R. Masjedi. 2011. Comparison of Spermatozoa Quality in Male Smokers and Nonsmokers of Iranian Infertil Couples. International Journal of Infertility and Sterility. 5(3): 152 – 157.
Asare-Anane, H., S. B. Bannison, E. K. Ofori, R. O. Ateko, A. T. Bawah. S. D. Amanaquah, S. Y. Oppong, B. B. N. Gandau, and J. B. Ziem. 2016. Tobacco Smoking is Associated with Decreased Semen Quality. Reproductive Health. 13(90): 1 – 6.
Batubara, I. V. D., B. Wantouw, dan L. Tendean. 2013. Pengaruh Paparan Asap Rokok Kretek terhadap Kualitas Spermatozoa Mencit Jantan (Mus musculus). Jurnal e-Biomedik. 1(1): 330 – 337.
Bulqis, A. R., N. G. A. M. Ermayanti, dan N. N. Wirasiti. 2020. Perbedaan Kualitas Sperma pada Pasien Penderita Diabetes Mellitus Tipe 1 dan 2 di RSUD. Lamadukelleng, Sengkang, Sulawesi Selatan. Simbiosis. 8(1): 17 – 27.
Dai, J.-B., Z. X. Wang, and Z. D. Qiao. 2015. The Hazardous Effects of Tobacco Smoking on Male Fertility. Asian Journal Andrology. 17(1): 954 – 960.
Dewanto H. N. dan L. W. Isnaeni. 2017. Pengaruh Ekstrak Kulit Buah Rambutan terhadap Kualitas Sperma Tikus yang Terpapar Asap Rokok. Life Science Journal. 6(2): 62 – 68.
Ermayanti, N. G. A. M., dan N. M. R. Suarni. 2010. Kualitas Spermatozoa Mencit (Mus musculus L.) Setelah Perlakuan Infus Kayu Amargo (Quassia amara Linn.) dan Pemulihannya. Jurnal Biologi. 14 (1): 45-49.
Fauziah, R., E. Wisanti, dan Y. Anggreny. 2020. Gambaran Tingkat Pengetahuan dan Persepsi Anak Usia Sekolah Tentang Perilaku Merokok. Jurnal Ilmu Keperawatan. 9(2): 112 – 121.
Gandhi, J., R. J. Hernandez, A. Chen, N. L. Smith, Y. R. Sheynkin, and G. Joshi. 2017. Impaired Hypothalamic-pituitary-testicular Axis Activity, Spermatogenesis, and Sperm Function Promote Infertility in Males with Lead Poisioning. Zygote. 25(1): 103 – 110.
Guli, M.M dan P. Permatasari. 2012. Gambaran Fertilitas Masyarakat Palu yang Melakukan Pemeriksaan Analisis Kuantitatif Sperma di Laboratorium Kesehatan Palu. Biocelebes. 6(1): 20 – 30.
Hidayat, R. 2013. Pengaruh Berbagai Metode Thawing terhadap Kualitas Semen Beku Kambing Peranakan Etawah Berbeda Umur Berdasarkan Abnormalitas dan Membran Plasma Utuh Spermatozoa. Skripsi. Fakultas Peternakan dan Pertanian. Universitas Diponegoro.
Ishlahiyah C. dan A. Z Juniarto. 2006. Pengaruh Pemberian Vitamin C Terhadap Jumlah Spermatozoa Mencit Jantan Strain Balb/c yang Diberi Paparan Asap Rokok. Artikel Kedokteran Universitas Diponegoro. Semarang.
Kementrian Kesehatan RI. 2018. Hasil Utama Riskesdas 2018. Kementerian Kesehatan Republik Indonesia. Jakarta.
Kumar, S., S. Muararka, V. Mishra, and A. Gautam. 2014. Environmental & Lifestyle Factors in Deterioration of Male Reproductive Health. Indian J. Med. Res. 140(1): S29 – S35.
Kusuma, D. A., S. S. Yuwono, dan S. N Wulan. 2004. Studi Kadar Nikotin dan Tar Sembilan Merk Rokok Kretek Filter yang Beredar di Wilayah Kabupaten Nganjuk. Jurnal Teknologi Pertanian. 5(3): 151 – 155.
Mardiana. 2017. Perbandingan Pengencer Andromed, Susu Skim dan Pengencer Alami Terhadap Kualitas Spermatozoa Sapi Bali (Bos sondaicus). Jurnal Bionature. 18(1): 21– 32.
Musfiroh, M., M. Rifki, dan W. Noor. 2012. Pengaruh Minyak Nigella sativa Terhadap Kualitas Spermatozoa Tikus Wistar yang Terpapar Asap Rokok. Journal Indon Med Association. 62(5).
Nugraheni, T., O. P Astirin dan T. Widiyani. 2003. Pengaruh Vitamin C terhadap Perbaikan Spermatogenesis dan Kualitas Spermatozoa Mencit (Mus musculus L.) setelah Pemberian Ekstrak Tembakau (Nicotiana tabacum L.). Biofarmasi. 1(1): 13 – 19.
Oyeyipo, I. P., Y. Raji, B. O. Emikpe, and A. F. Bolarinwa. 2011. Effects of Nicotine on Sperm Characteristics and Fertility Profile in Adult Male Rats: A Possible of Cessation. J. Reprod Infertil. 2(3): 201 – 207.
Padia, B. and M. Dhakiya. 2019. A Stud on Effect of Tobacco on Semen Quality. Tropical Journal of Pathology & Microbiology. 5(3): 115 – 119.
Pramudita, K.P., W. P. Lokapirnasari, S. Susilowati, E.P Luqman, H. Ratnani, dan E. Safitri. 2020. Pengaruh Injeksi Nikotin Terhadap Motilitas, Viabilitas, dan Integritas Membran Spermatozoa Mencit (Mus musculus). Ovozoa. 9(3): 77 – 81.
Rahimi-Madiseh, M., M. Mohammadi, A. Hassanvand, R. Ahmadi, M, Shahmohammadi, and A. Rostamzadeh. 2020. Assessment of The Toxicity Effects of Nicotine on Sperm and IVF and The Potential Protective Role of Silyymarin – an Experimental Study in Mice. Middle East Fertility Society Journal. 25(14): 1 – 9.
Rehman, R., N. Zahid, S. Amjad, M. Baig, and Z. J. Gazzaz. 2019. Relationship Between Smoking Habit and Sperm Parameters Among Patients Attending an Infertility Clinic. Front. Physiol. 10(1): 1356 – 1366.
Rodiah, E. Yuliani, A. S. Dradjat, dan C. Arman. 2015. Efektifitas Kinerja Pentoksifilin Terhadap Kualitas dan Integritas Membran Plasma Utuh pada Sperma Sapi Bali Hasil Pemisahan dengan Menggunakan Albumin. Jurnal Ilmu dan Teknologi Peternakan Indonesia. 1(1): 70 – 76.
Rotinsulu, I. M., G. L. A. Turalaki, dan J. M. Rumbajan. 2016. Pengaruh Konsumsi Minuman Alkohol Terhadap Disfungsi Ereksi pada Sopir Perokok di Terminal Angkutan Umum Karombasan Manado. Jurnal e-Biomedik. 4(1): 1 – 8.
Rusman, K. 2019. Pengaruh Aktivitas Merokok Terhadap Hasil Analisa Sperma pada Kasus Infertilitas Pria di Makassar. UMI Medical Journal. 4(2): 50 – 62.
Sa’adah, N. dan W. Purnomo. 2016. Karakteristik dan Perilaku Berisiko Pasangan Infertil di Klinik Fertilitas dan Bayi Tabung Tiara Cita Rumah Sakit Putri Surabaya. Jurnal Biometrika dan Kependudukan. 5(1): 61 – 69.
Saleh, R. A., A. Agarwal, R. K. Sharma, D. R. Nelson, and A. J. Jr. Thomas. 2002. Effect of Cigarette Smoking on Levels of Seminal Oxidative Stress in Infertile Men: A Prospective Study. Fertile Steril. 78(1): 491 – 499.
Sikka, C. S. 2004. Role pof Oxidative Stress and Antioxidant in Andrology. Journal of Andrology. 25(1): 2699 – 2722.
Singh, K. and M. Thotakura. 2018. Semen Analysis in Smokers and Non-smokers. Tropical Journal of Pathology and Microbiology. 4(5): 401 – 407.
Subratha, I. M. 1999. Analisis Sperma Rutin. Upada Sastra. Bali.
Wibisono, H. 2010. Panduan Laboratorium Andrologi. PT Refika Aditama. Bandung.
World Health Organization. 2010. Examination and Processing of Human Semen 5th Edition. World Health Organization. Switzerland.
World Health Organization. 2014. Global Status Report on Alcohol and Health 2014. World Health Organization. Switzerland.
Zalke, M. M., P. Pazare, and N. Bhimani. 2014. Effect of Cigarette Smoking on Physical Characteristics of Semen. International J. of Healthcare and Biomedical Research. 2(4): 100 – 112.
DOI: https://doi.org/10.24843/JSIMBIOSIS.2022.v11.i01.p05
69
Discussion and feedback