CHRONIC OBSTRUCTIVE PULMONARY DISEASE, DIAGNOSIS AND TREATMENT
on
DIAGNOSIS DAN TATA LAKSANA PENYAKIT PARU OBSTRUKTIF KRONIS
IGN Paramartha Wijaya Putra*, I Dewa Made Artika**
*Mahasiswa Fakultas Kedokteran Universitas Udayana
**Bagian/SMF Ilmu Penyakit Dalam FK UNUD/RSUP Sanglah Denpasar
ABSTRAK
Penyakit paru obstruktif kronik (PPOK) merupakan salah satu dari kelompok penyakit tidak menular yang telah menjadi masalah kesehatan masyarakat di Indonesia. Pada saat tahun 2007 di Amerika Serikat, PPOK merupakan penyebab utama kematian ketiga. Kebiasaan merokok merupakan penyebab kausal yang terpenting. Gejala dan tanda klinis pada fase awal sangat tidak khas. Pemberian terapi yang terlambat membawa dampak kematian. Spirometri diperlukan untuk diagnosis klinis PPOK. Perbandingan FEV1/FVC <0,70 setelah diberikan bronkodilator dapat mendiagnosis PPOK. Bronkodilator merupakan obat pilihan pertama. Setiap pengobatan harus spesifik terhadap setiap pasien, karena gejala dan keparahan dari keterbatasan aliran udara dipengaruhi oleh banyak faktor. Pasien yang pengobatannya terlambat angka kematiannya cukup tinggi.
Kata Kunci : penyakit paru obstruktif kronik, penyakit saluran nafas, bronkodilator
CHRONIC OBSTRUCTIVE PULMONARY DISEASE, DIAGNOSIS AND TREATMENT
ABSTRACT
Chronic obstructive pulmonary disease (COPD) is one of a group non communicable diseases that public health has been an issues in Indonesia. At the 2007 in United State, COPD is the third leading cause of death. Smoking habit is a major cause COPD. Symptoms and sign were generally nonspecific. The provision of therapy that late can provide the impact of death. Spyrometry needed for clinical diagnosis COPD. Comparison FEV1/FVC <0,70 after bronchodilator medication can diagnose COPD. Bronchodilator medication is a first line treatment for COPD. Any medicine must specific against each patient, because symptoms and severity of limitations air flow affected by many factors.
Keywords : chronic obstructive pulmonary disease, respiratory disease, bronchodilator
PENDAHULUAN
PPOK adalah suatu penyakit paru kronik yang ditandai oleh adanya hambatan aliran udara di saluran nafas yang tidak sepenuhnya reversible. Penyakit tersebut biasanya progresif dan berhubungan dengan respons inflamasi abnormal paru terhadap partikel berbahaya atau gas beracun.1
Penyakit paru obstruktif kronik (PPOK) merupakan salah satu dari kelompok penyakit tidak menular yang telah menjadi masalah kesehatan masyarakat di Indonesia. Hal ini disebabkan oleh meningkatnya usia harapan hidup dan semakin tingginya pajanan faktor risiko, seperti faktor pejamu yang diduga berhubungan dengan kejadian PPOK, semakin banyaknya jumlah perokok khususnya pada kelompok usia muda, serta pencemaran udara di dalam ruangan maupun di luar ruangan dan di tempat kerja.2
Penatalaksanaan PPOK secara umum bertujuan untuk mencegah progresivitas dari penyakit, mengurangi gejala, meningkatkan toleransi terhadap aktivitas, meningkatkan status kesehatan, mencegah dan menangani komplikasi, mencegah dan menangani eksaserbasi, dan menurunkan angka kematian.1,2
Definisi PPOK
Menurut GOLD (Global Inisiative for Chronic Obstructive Lung Disease), PPOK adalah penyakit paru yang dapat dicegah diobati dengan beberapa efek ekstrapulmonal yang signifikan berkontribusi terhadap tingkat keparahan penderita. Karakteristik penyakit ini ditandai oleh hambatan aliran udara di saluran napas yang tidak sepenuhnya reversibel. Hambatan aliran udara tersebut biasanya bersifat progressif dan berhubungan dengan respon inflamasi pulmonal terhadap partikel atau gas berbahaya.1
Epidemiologi
Di seluruh dunia, PPOK menduduki peringkat keenam sebagai penyebab utama kematian pada tahun 1990. Hal ini diproyeksikan menjadi penyebab utama keempat kematian di seluruh dunia pada 2030 karena peningkatan tingkat merokok dan perubahan demografis di banyak negara.3
PPOK adalah penyebab utama kematian ketiga di Amerika Serikat dan beban ekonomi PPOK di AS pada tahun 2007 adalah 426 juta dollar dalam biaya perawatan kesehatan dan kehilangan produktivitas.4
Di Indonesia tidak ada data yang akurat tentang kekerapan PPOK. Pada Survei Kesehatan Rumah Tangga (SKRT) 1986 asma, bronkitis kronik dan emfisema menduduki peringkat ke - 5 sebagai penyebab kesakitan terbanyak dari 10 penyebab kesakitan utama. SKRT Depkes RI 1992 menunjukkan angka kematian karena asma, bronkitis kronik dan emfisema menduduki peringkat ke - 6 dari 10 penyebab tersering kematian di Indonesia.2
Faktor Resiko
Kebiasaan merokok merupakan penyebab kausal yang terpenting. Selain itu, terdapat faktor-faktor resiko yang lain seperti riwayat terpajan polusi udara di lingkungan dan tempat kerja, hiperaktivitas bronkus, riwayat infeksi saluran nafas berulang, dan defisiensi antitripsin alfa-1. Di Indonesia defisiensi antitripsin alfa-1 sangat jarang terjadi.2
Dalam pencatatan perlu diperhatikan riwayat merokok. Termasuk perokok aktif, perokok pasif, dan bekas perokok. Derajat berat merokok dengan Indeks Brinkman (IB),
yaitu perkalian jumlah rata-rata batang rokok dihisap sehari dikalikan lama merokok
2
dalam tahun. Kategori ringan 0-200, sedang 200-600, dan berat >600.2
Patofisiologi dan patogensis
Pada bronkitis kronik terdapat pembesaran kelenjar mukosa bronkus, metaplasia sel goblet, inflamasi, hipertrofi otot polos pernapasan serta distorsi akibat fibrosis. Emfisema ditandai oleh pelebaran rongga udara distal bronkiolus terminal, disertai kerusakan dinding alveoli. Secara anatomik dibedakan tiga jenis emfisema:
-
- Emfisema sentriasinar, dimulai dari bronkiolus respiratori dan meluas ke perifer, terutama mengenai bagian atas paru sering akibat kebiasaan merokok lama
-
- Emfisema panasinar (panlobuler), melibatkan seluruh alveoli secara merata dan terbanyak pada paru bagian bawah
-
- Emfisema asinar distal (paraseptal), lebih banyak mengenai saluran napas
2
distal, duktus dan sakus alveoler. Proses terlokalisir di septa atau dekat pleura.2
Obstruksi saluran napas pada PPOK bersifat ireversibel dan terjadi karena perubahan struktural pada saluran napas kecil yaitu : inflamasi, fibrosis, metaplasi sel 2 goblet dan hipertropi otot polos penyebab utama obstruksi jalan napas (Gambar 1).2
MANIFESTASI KLINIS
Gejala dari PPOK adalah seperti susah bernafas, batuk kronis dan terbentuknya sputum kronis, episode yang buruk atau eksaserbasi sering muncul. Salah satu gejala yang paling umum dari PPOK adalah sesak napas (dyspnea). Orang dengan PPOK umumnya
menggambarkan ini sebagai:. "Saya merasa kehabisan napas," atau "Saya tidak bisa
mendapatkan cukup udara ".5,6
Orang dengan PPOK biasanya pertama sadar mengalami dyspnea pada saat melakukan olahraga berat ketika tuntutan pada paru-paru yang terbesar. Selama bertahun-tahun, dyspnea cenderung untuk bertambah parah secara bertahap sehingga dapat terjadi pada aktivitas yang lebih ringan, aktivitas sehari-hari seperti pekerjaan rumah tangga. Pada tahap lanjutan dari PPOK, dyspnea dapat menjadi begitu buruk yang terjadi selama istirahat dan selalu muncul.6,7
Orang dengan PPOK kadang-kadang mengalami gagal pernafasan. Ketika ini terjadi, sianosis, perubahan warna kebiruan pada bibir yang disebabkan oleh kekurangan oksigen dalam darah, bisa terjadi. Kelebihan karbon dioksida dalam darah dapat menyebabkan sakit kepala, mengantuk atau kedutan (asterixis). Salah satu komplikasi dari PPOK parah adalah cor pulmonale, kejang pada jantung karena pekerjaan tambahan yang diperlukan oleh jantung untuk memompa darah melalui paru-paru yang terkena dampak.4 Gejala cor pulmonale adalah edema perifer, dilihat sebagai pembengkakan pada pergelangan kaki, dan dyspnea.8
Uji Faal Paru
Uji faal paru dengan menggunakan spirometri berguna untuk menegakkan diagnosis, melihat perkembangan penyakit, dan menentukan prognosa. Pemeriksaan ini penting untuk memperlihatkan secara obyektif adanya obstruksi saluran nafas dalam berbagai tingkat. Spirometri harus digunakan untuk mengukur volume maksimal udara yang dikeluarkan setelah inspirasi maksimal, atau disebut Forced vital capacity (FVC). Spirometri juga harus digunakan untuk mengukur volume udara yang dikeluarkan pada
satu detik pertama pada saat melakukan manuver di atas, atau disebut dengan Forced
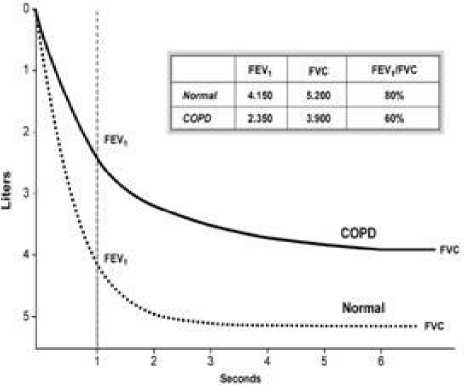
Expiratory Volume in 1 second (FEV1). Rasio dari kedua pengukuran ini juga harus dilakukan (FEV1/FVC). Penderita PPOK secara khas akan menunjukkan penurunan dari FEV1 dan FVC. Adanya nilai FEV1/FVC < 70% disertai dengan hasil tes bronkodilator yang menghasilkan nilai FEV1 < 80% dari nilai prediksi mengkonfirmasi terjadinya pembatasan aliran udara yang tidak sepenuhnya reversibel. FEV1 merupakan parameter yang paling umum dipakai untuk menilai beratnya PPOK dan memantau perjalanan penyakit. FEV1 juga amat dipengaruhi oleh umur, jenis kelamin, etnis, dan tinggi penderita, sehingga paling baik dinyatakan berdasarkan sebagai persentase dari nilai 2
prediksi normal (Gambar 2).2
Uji faal paru juga dapat dilakukan dengan uji bronkodilator. Uji bronkodilator juga menggunakan spirometri. Teknik pemeriksaan ini adalah dengan memberikan bonkodilator inhalasi sebanyak 8 hisapan, dan 15-20 menit kemudian dilihat perubahan nilai FEV1. Bila perubahan nilai FEV1 kurang dari 20% maka ini menunjukkan pembatasan aliran udara yang tidak sepenuhnya reversibel. Uji ini dilakukan saat PPOK dalam keadaan stabil (di luar eksaserbasi akut).
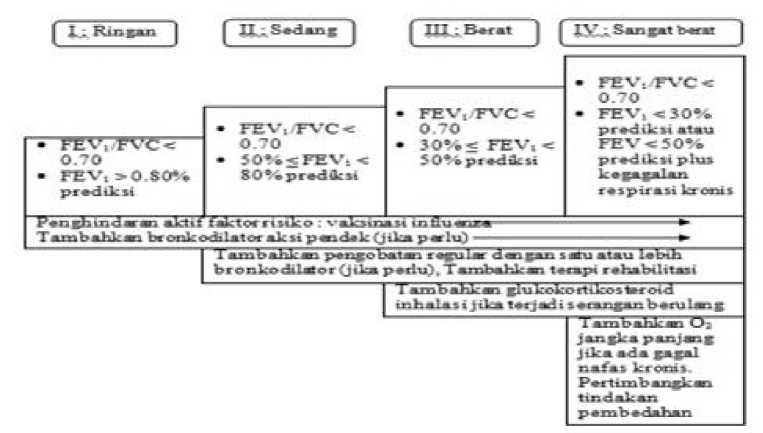
Dari hasil pemeriksaan spirometri setelah pemberian bronkodilator juga dapat 7 menentukan klasifikasi penyakit PPOK. Klasifikasi tersebut adalah (Gambar 3):7
-
1. Stage I : Ringan
Pada stage I, hasil pemeriksaan spirometri setelah pemberian bronkodilator menunjukan hasil rasio FEV1/FVC < 70% dan nilai FEV1 diperkirakan ≥ 80% dari nilai prediksi.
-
2. Stage II : Sedang
Pada stage II, hasil rasio FEV1/FVC < 70% dengan perkiraan nilai FEV1
diantara 50-80% dari nilai prediksi.
-
3. Stage III : Berat
Pada stage III, dengan rasio FEV1/FVC < 70%, dan nilai menunjukkan FEV1 diantara 30-50% dari nilai prediksi
-
4. Stage IV : Sangat Berat
Pada stage IV, rasio FEV1/FVC < 70%, nilai FEV1 diperkirakan kurang dari 30% ataupun kurang dari 50% dengan kegagalan respirasi kronik.
DIAGNOSIS
Diagnosis klinis untuk PPOK harus dicurigai jika pasien mengalami kesulitan bernafas, batuk kronis atau terbentuknya sputum dan riwayat terkena faktor resiko penyakit ini. Spirometri dibutuhkan untuk diagnosis klinis PPOK; adanya postbronchodilator FEV1/FVC<0.70 mengindikasikan adanya keterbatasan aliran udara dan PPOK.1,6
TATALAKSANA
Penghentian merokok mempunyai pengaruh besar untuk mempengaruhi riwayat dari PPOK. Kita sebagai dokter harus bisa membuat pasien untuk berhenti merokok.1
Konseling dengan dokter secara signifikan meningkatkan angka berhenti merokok, konseling selama 3 menit dapat menghasilkan angka berhenti merokok hingga 5-10%. Terapi penggantian nikotin (permen karet nikotin, inhaler, patch transdermal, tablet sublingual atau lozenge) dan juga obat dengan varenicline, bupropion atau
nortriptyline dengan baik meningkatkan penghentian merokok jangka panjang dan
pengobatan ini lebih efektif daripada placebo.1,6
Mendorong kontrol tembakau secara komprehensif dari pemerintah dan membuat program dengan pesan anti merokok yang jelas, konsisten dan berulang. Aktivitas fisik sangat berguna untuk penderita PPOK dan pasien harus didorong untuk tetap aktif.1
Melakukan pencegahan primer, dapat dilakukan dengan baik dengan mengeleminasi atau menghilangkan eksposur pada tempat kerja. Pencegahan sekunder dapat dilakukan dengan baik dengan deteksi dini. Kita menghindari atau mengurangi polusi indoor berupa pembakaran bahan bakar biomass dan pemanasan atau memasak diruangan yang ventilasinya buruk, sarankan pasien untuk memperhatikan pengumuman publik tentang tingkat polusi udara. Semua pasien PPOK mendapat keuntungan yang baik dari aktivitas fisik dan disarankan untuk selalu aktif.1,6
Terapi Farmakologis untuk PPOK yang stabil
Terapi farmakologis dilakukan untuk mengurangi gejala, mengurangi keparahan eksaserbasi dan meningkatkan status kesehatan. Setiap pengobatan harus spesifik terhadap setiap pasien, karena gejala dan keparahan dari keterbatasan aliran udara dipengaruhi oleh banyak faktor seperti frekuensi keparahan eksaserbasi, adanya gagal nafas dan status kesehatan secara umum.1
Pemberian terapi farmakologis pada PPOK untuk terapi PPOK stabil perlu disesuaikan dengan keparahan penyakitnya. Pada Gambar 4, disajikan panduan umum terapi PPOK berdasarkan keparahan penyakitnya menurut GOLD 2010.1
Bronkodilator adalah obat pilihan pertama untuk menangani gejala PPOK, terapi inhalasi lebih dipilih dan bronkodilator diresepkan sebagai pencegahan/ mengurangi gejala yang akan timbul dari PPOK. Bronkodilator inhalasi kerja lama lebih efektif dalam menangani gejala daripada bronkodilator kerja cepat.1,6,9
Agonis β-2 kerja singkat baik yang dipakai secara reguler maupun saat diperlukan (as needed) dapat memperbaiki FEV1 dan gejala, walaupun pemakaian pada PPOK tidak dianjurkan apabila dengan dosis tinggi. Agonis β-2 kerja lama, durasi kerja sekitar 12 jam atau lebih. Saat ini yang tersedia adalah formoterol dan salmeterol. Obat ini dipakai sebagai ganti agonis β-2 kerja cepat apabila pemakaiannya memerlukan dosis tinggi atau dipakai dalam jangka waktu lama. Efek obat ini dapat memperbaiki FEV1 dan volume paru, mengurangi sesak napas, memperbaiki kualitas hidup dan menurunkan kejadia eksaserbasi, akan tetapi tidak dapat mempengaruhi mortaliti dan besar penurunan faal paru. Agonis β-2 dengan durasi kerja 24 jam , preparat yang ada adalah indacaterol.1,2
Kortikosteroid inhalasi dipilih pada pasien PPOK dengan FEV1<60%, pengobatan reguler dengan kortikosteroid inhalasi dapat mengurangi gejala, meningkatkan fungsi paru dan kualtias hidup dan menurunkan frekuensi eksaserbasi. Kortikosteroid inhalasi diasosiasikan dengan peningkatan pneumonia. Penghentian tiba-tiba terapi dengan kortikosteroid inhalasi bisa menyebabkan eksaserbasi di beberapa pasien. Terpai monoterm jangka panjang dengan kortikosteroid inhalasi tidak
direkomendasikan.1,10
Kortikosteroid inhalasi dikombinasikan dengan beta2 agonist kerja lama lebih efektif daripada salah satu antara kortikosteroid dan bronkodilator dalam peningkatan fungsi paru dan mengurangi eksaserbasi pada pasien dengan PPOK sedang sampai sangat berat. Pengobatan jangka panjang dengan kortikosteroid oral tidak direkomendasikan.1,9,10
Phosphodiesterase-4 inhibitors, pada GOLD 3 dan GOLD 4 pasien dengan riwayat eksaserbasi dan bronkitis kronis, phosphodiesterase-4 inhibitor roflumilast ini mengurangi eksaserbasi pada pasien yang di terapi dengan kortikosteroid oral.1
Pengobatan Farmakologis yang lain
Vaksin Influenza bisa mengurangi penyakit serius dan kematian pada PPOK, virus inaktif pada vaksin di rekomendasikan dan sebaiknya di berikan sekali setahun. Vaksin pneumococcal polusaccharide direkomendasikan untuk pasien diatas 65 tahun. Penggunaan antibiotik tidak direkomendasikan kecuali untuk pengobatan eksaserbasi infeksius dan infeksi bakteri lainnya.6,9
Pengobatan lain
Pasien dari segala tingkat keparahan akan mendapatkan keuntungan dari kegiatan rehabilitasi. Peningkatan kondisi pasien bisa dilihat setelah melakukan program rehabilitasi pulmonari. Lama waktu minimum yang efektif untuk rehabilitasi adalah 6 minggu, semakin lama program semakin bagus buat pasien.1
Terapi oksigen dibedakan untuk PPOK derajat sedang dan berat. Pada PPOK derajat sedang oksigen hanya digunakan bila timbul sesak yang disebabkan pertambahan aktiviti. Pada PPOK derajat berat yang terapi oksigen di rumah pada waktu aktiviti atau terus menerus selama 15 jam terutama pada waktu tidur. Dosis oksigen tidak lebih dari 2 liter.1,6
Terapi pembedahan pada PPOK memiliki beberapa keuntungan. Keuntungan dari LVRS (Lung Ventilation Reduction Surgery) dari pada terapi medis lainnya adalah lebih signifikan hasilnya pada pasien dengan empidema pada lobus bawah dan pada pasien dengan kapasitas aktifitas fisik rendah karena pengobatan. Pada beberapa pasien dengan PPOK sangat parah, transplatasi paru menunjukkan peningkatan kualitas hidup yang baik.1
Manajemen Eksaserbasi
Eksaserbasi dari PPOK didefinisikan sebagai kejadian akut dengan karakteristik perburukan gejala respirasi yang biasanya lebih parah dari gejala normal dan biasanya akan merubah pengobatan.1
Menilai keparahan eksaserbasi secara garis besar ada 3 yang perlu dinilai yaitu pengukuran gas darah arterial, foto torak berguna untuk mengeleminasi diagnosis lain, dan pada elektrokardiograpi bisa membantu diagnosis masalah jantung pada eksaserbasi. Tes spirometrik tidak direkomendasikan selama eksaserbasi karena sulit dilakukan dan pengukurannya bisa tidak akurat.1
Manajemen eksaserbasi pada PPOK diberikan oksigen dengan target saturasi 8892%. Beta2-agonist kerja cepat dengan atau tanpa antikolinergik kerja cepat lebih dipilih
untuk pengobatan eksaserbasi. Kortikosteroid sistemik dapat meningkatkan fungsi paru
FEV1 dan menurunkan resiko kekambuhan awal, kegagalan terapi dan lama dirumah sakit. Dosis sebesar 30-40 mg prednisolone setiap hari selama 10-14 hari direkomendasikan. Pemberian antibiotik harus diberikan kepada pasien dengan tiga gejala jantung: peningkatan dyspnea, peningkatan volume sputum, peningkatan purulence dari sputum, peningkatan purulence dari sputum dan gejala kardinal lain, dan membutuhkan ventilasi mekanikal.1,6
Terapi tambahan bergantung pada kondisi klinis dari pasien dan keseimbangan cairan dengan perhatian spesial pada pelaksanaan diuretik, antikoagulan, pengobatan komorbiditas, dan aspek nutrisional harus diperhatikan.1
RINGKASAN
Menurut GOLD (Global Inisiative for Chronic Obstructive Lung Disease), PPOK adalah penyakit paru yang dapat dicegah diobati dengan beberapa efek ekstrapulmonal yang signifikan berkontribusi terhadap tingkat keparahan penderita. Karakteristik pulmonal penyakit ini ditandai oleh hambatan aliran udara di saluran napas yang tidak sepenuhnya reversibel. Hambatan aliran udara tersebut biasanya bersifat progressif dan berhubungan dengan respon inflamasi pulmonal terhadap partikel atau gas berbahaya. Kebiasaan merokok merupakan penyebab kausal yang terpenting. Penghentian merokok mempunyai pengaruh besar untuk mempengaruhi riwayat dari PPOK. Kita sebagai dokter harus bisa membuat pasien untuk berhenti merokok.
Terapi farmakologis dilakukan untuk mengurangi gejala, mengurangi keparahan eksaserbasi dan meningkatkan status kesehatan. Setiap pengobatan harus spesifik terhadap setiap pasien, karena keparah dari gejala dan keparahan dari keterbatasan aliran udara dipengaruhi oleh banyak faktor seperti frekuensi keparahan eksaserbasi, adanya gagal nafas dan status kesehatan secara umum. Terapi farmakologisnya meliputi Kombinasi antara kortikosteroid inhalasi dengan bronkodilator , bronkodilator ,kortikosteroid inhalasi, Phosphodiesterase-4 inhibitors, Methylxalines dan kortikosteroid oral. Untuk manajemen eksaserbasi dapat dilakukan dengan oksigen, bronkodilator, kortikosteroid sistemik dan antibiotik.
DAFTAR PUSTAKA
-
1. GOLD Inc. Pocket Guide to COPD Diagnosis, Management, and Prevention. [diakses 4 November 2011]. Di unduh dari URL:
http://www.goldcopd.com/Guidelineitem .asp?l1=2&l2=1&intId=989
-
2. Mangunnegoro H, dkk. PPOK, Pedoman Diagnosis dan Penatalaksanaan di Indonesia. Perhimpunan Dokter Paru Indonesia: 2003. hal 1-56
-
3. Mathers CD, Loncar D (November 2006). "Projections of Global Mortality and Burden of Disease from 2002 to 2030". PLoS Med. 3 (11): e442:10.1371/journal.pmed.0030442
-
4. Elizabeth G. Nabel, M.D 2007 NHLBI Morbidity and Mortality Chart Book" (PDF). Retrieved 2008-06-06.
-
5. Mahler DA (2006). "Mechanisms and measurement of dyspnea in chronic obstructive pulmonary disease". Proceedings of the American Thoracic Society 3 (3): 234–8.doi:10.1513/pats.200509-103SF. PMID 16636091
-
6. Buist Sonia, et. All. Global Stategy for the Diagnosis, Management, and Prevention of COPD. In : NHLBI/WHO Global Initiative for COPD Workshop Summary : 2006
-
7. Hanley ME. Chapter 2. The History & Physical Examination in Pulmonary Medicine. In: Hanley ME, Welsh CH, eds. CURRENT Diagnosis & Treatment in Pulmonary Medicine. New York: McGraw-Hill;
2003. http://www.accessmedicine.com/content.aspx?aID=575132
-
8. Elizabeth G. Nabel, M.D 2007 NHLBI Morbidity and Mortality Chart Book" (PDF). Retrieved 2008-06-06.
-
9. Tashkin D P, Cooper C B, The Role of Long-Acting Broncodilators in the Management of COPD: Chest 2004, Pp 249-259.
-
10. Singh J M et al, Corticosteroid Therapy for Patients With Acute Exacerbations of COPD, Review Article, Arch Intern Med/vol 162: Dec 2002, Pp 2527-2536.

Gambar 1. Patogenesis terjadinya PPOK6
2
Gambar 2. Perbandingan Spirometry Pasien PPOK dan Orang Normal2
Stage
Spirometric Findings
I: Mild
• FEV1ZFVC < 0.70
• FEV1 > 80oo predicted
II: Moderate
• FEV1ZFVC < 0.70
• 50% ≤ FEV1 < 80% predicted
III: Severe
• FEV1ZFVC < 0.70
• 30% < FEV1 < 50% predicted
IV: Very severe
-
• FEV1ZFVC < 0.70
-
• FEV1 < 30% predicted or FEV1 < 50% predicted plus chronic respirator» failure4
-
Gambar 3. PPOK berdasarkan derajat dari terhambatnya aliran udara dengan
7
spirometri
Gambar 4. Panduan umum terapi PPOK berdasarkan keparahan penyakitnya.1
16
Discussion and feedback