KESESUAIAN TERAPI EMPIRIS ANTIBIOTIK PADA PASIEN DENGAN VENTILATOR- ASSOCIATED PNEUMONIA DI RSUP SANGLAH DENGAN ATS GUIDELINES 2005
on
ISSN: 2303-1395
E-JURNAL MEDIKA, VOL. 5 NO.8, AGUSTUS, 2016
KESESUAIAN TERAPI EMPIRIS ANTIBIOTIK PADA PASIEN DENGAN VENTILATOR-ASSOCIATED PNEUMONIA DI RSUP SANGLAH DENGAN ATS GUIDELINES 2005
Putu Kessi Vikaneswari
Program Studi Pendidikan Dokter, Fakultas Kedokteran Universitas Udayana Email: kessi.vikaneswari@gmail.com
ABSTRAK
Pneumonia Nasokomial menduduki peringkat ke-2 sebagai infeksi nasokomial di Amerika Serikat. Delapan puluh persen dari Pneumonia Nasokomial ini berhubungan dengan penggunaan ventilator mekanis dan disebut dengan ventilator-associated pneumonia (VAP). Berdasarkan jurnal terbaru ditemukan antara 10% hingga 20% pasien yang menggunakan ventilator mekanis akan mendapat Ventilator Associated Pneumonia. Pasien dengan VAP memiliki angka mortalitas 30%-70%. Pemberian terapi empiris antibiotika yang adequate dan appropriate berperan penting dalam menekan mortalitas pasien VAP. Saat ini ATS Guidelines 2005 menjadi acuan dalam pemberian terapi empiris antibiotik di RSUP Sanglah oleh karena RSUP Sanglah belum memiliki panduan tersendiri. Dalam penelitian ini peneliti akan meneliti gambaran kesesuaian pemberian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah dengan ATS Guidelines 2005 serta faktor-faktor yang mempengaruhinya.
Kata kunci: Ventilator Associated Pneumonia, terapi empiris antibiotik, ATS Guidelines 2005.
ABSTRACT
Penumonia infection ranked 2nd as the nasocomial infection in United States. Eighty percent of Nasocomial Pneumonia related with the using of mechanical ventilator and called as Ventilator Associated Pneumonia (VAP). Based on the most recent journal 10% -20% patients who use mechanical ventilator will later develop into VAP. Patient with VAP has mortality rate around 30%-70%. An Adequate and Appropriate Antibiotic Empirical Therapy plays an important role in suppressing the mortality rate of VAP. Nowadays, ATS Guidelines 2005 becomes the latest guidelines use by RSUP Sanglah as the guidelines of VAP therapy since RSUP Sanglah has not had its own guidelines. Ini this research, I would like to find compatibility of antibiotic empirical therapy given in RSUP Sanglah with ATS Guidelines 2005 and also finding about other factors which could influence the incompatibility.
Keywords: Ventillator Associated Pneumonia, antibiotic empirical therapy, ATS Guidelines 2005
PENDAHULUAN
Pneumonia yang didapat saat pasien dirawat di rumah sakit disebut Pneumonia Nasokomial atau hospital acquired pneumonia (HAP). Infeksi Pneumonia ini menduduki peringkat ke-2 sebagai infeksi nasokomial di Amerika Serikat. Delapan puluh persen dari Pneumonia Nasokomial ini berhubungan dengan penggunaan ventilator mekanis dan disebut dengan ventilator-associated pneumonia (VAP). Berdasarkan jurnal terbaru ditemukan antara 10% hingga 20% pasien yang menggunakan ventilator mekanis akan menjadi Ventilator Associated Pneumonia Sekali terinfeksi,
tingkat kematian menjadi hampir dua kali lipat daripada pasien berventilator tanpa VAP, dengan mortalitas pada studi kontrol kasus sebesar 33% hingga 50%.1
Insiden VAP meningkat seiring lamanya penggunaan, tingkat perkiraan 3% per hari untuk 5 hari pertama, 2% per hari untuk 6-10 hari, dan 1 % per hari setelah hari ke 10. VAP memiliki tingkat mortalitas yang bervariasi dari 30% hingga 70%.2 Variasi ini merupakan hasil dari perbedaan populasi dan variasi pemberian terapi empiris pada dua hari pertama. Lebih jauh lagi, jenis organisme yang menginfeksi juga mempengaruhi tingkat
mortalitas, dimana peningkatan terjadi pada infeksi oleh Pseudomonas aeruginosa atau Acinetobacter spp. Selain tingkat mortalitas, dari sisi ekonomi VAP meningkatkan waktu rawat inap (dari 4 menjadi 13 hari) dengan biaya sekitar $5,000 dan $20.000 per diagnosis.3
Terapi empiris antibiotika yang adequate dan appropriate merupakan pilihan pertama dalam meningkatkan tingkat kesembuhan pasien dengan VAP. Berdasarkan Guidelines dari American Thoracic Society: Guidelines for the Management of Adults with Hospital Acquired, Ventilator associated, and Health Care associated Pneumonia tahun 2005, pemilihan antibiotika untuk pasien pneumonia dibagi dalam dua panduan utama: VAP dengan faktor risiko multiple drug resisten (MDR) dan VAP tanpa risiko MDR.4
BAHAN DAN METODE
Penelitian ini menggunakan desain cross sectional deskriptif analisis untuk melihat kesesuaian terapi empiris antibiotika di ruang ICU RSUP Sanglah dengan Guidelines ATS 2005. Populasi dalam penelitian ini adalah semua penderita VAP yang didapat di ICU di RSUP Sanglah pada periode Januari 2014-Juli 2014 yang dikumpulkan secara konsekutif melalui rekam medis. Variabel bebas dalam penelitian ini adalah faktor medis dan non medis. Faktor medis adalah alergi, antibiotika dan komorbiditas, non medis adalah tanggungan kesehatan pasien. Variabel tergantung adalah terapi empiris antibiotika ATS Guidelines 2005. Analisis data dilakukan mulai dari pengumpulan sampel yang dikerjakan di microsoft excel kemudian diklasifikasikan berdasarkan kesesuaian terapi empiris antibiotik di RSUP Sanglah dengan ATS Guidelines 2005, penggunaan antibiotik, komorbiditas, dan tanggungan kesehatan.
HASIL
Berdasarkan data yang diperoleh dari Rekam Medis RSUP Sanglah selama periode bulan Januari sampai Juli 2014, terdapat 62 pasien yang dirawat di ICU yang menggunakan ventilator. Kasus VAP ditemukan pada 20 pasien yang memenuhi kriteria penelitian. Karakteristik pasien VAP di Ruang ICU RSUP Sanglah periode Januari-Juli 2014 dapat dilihat dibawah pada tabel 1.
Tabel 1. Karakteristik pasien VAP di Ruang ICU RSUP Sanglah periode Januari-Juli 2014
|
Karakteristik |
Jumlah (Total =20) |
Persentase (%) |
|
Jenis Kelamin | ||
|
a. Laki-laki |
15 |
75 |
|
b. perempuan |
5 |
25 |
|
Usia (tahun) | ||
|
a. <15 |
2 |
10 |
|
b. 15-24 |
7 |
35 |
|
c. 25-45 |
5 |
25 |
|
d. >45 |
6 |
30 |
|
Pendidikan | ||
|
a. SD |
6 |
30 |
|
b. SMP |
3 |
15 |
|
c. SMA |
7 |
35 |
|
d. Sarjana |
4 |
20 |
|
Tanggungan | ||
|
Kesehatan | ||
|
a. Umum |
5 |
25 |
|
b. Asuransi |
1 |
5 |
|
c. JKBM |
5 |
25 |
|
d. BPJS |
9 |
45 |
|
Alergi | ||
|
a. Ya |
0 |
0 |
|
b. Tidak |
20 |
100 |
|
Komorbiditas | ||
|
a. Ada |
11 |
55 |
|
b. Tidak |
9 |
45 |
|
Terapi empiris | ||
|
antibiotik | ||
|
a. Sesuai Guidelines |
14 |
70 |
|
b. Tidak sesuai |
6 |
30 |
|
Guidelines |
Penelitian ini dilakukan untuk mengetahui kesesuaian pemberian terapi empiris antibiotika pada pasien VAP yang dirawat di ruang ICU RSUP Sanglah periode Januari 2014 hingga Juli 2014 dengan ATS Guidelines 2005.
Data yang diperoleh dari rekam medis ruang ICU RSUP Sanglah menunjukkan dari 20 sampel yang sesuai dengan kriteria penelitian penelitian, sebanyak 6 sampel yang tidak sesuai dengan ATS Guidelines 2005 atau sebesar 30%, dan 14 sampel yang memenuhi kriteria ATS Guidelines 2005 yakni sebesar 70% (Gambar 1).
Terapi empiris antibiotik pada pasien VAP diberikan berdasarkan penggolongan VAP, yaitu early onset dan late onset. Jika pada hasil kultur menunjukkan adanya faktor resiko bakteri MDR seperti Pseudomonas aeruginosa, Klebsiella pneumoniae, Acinetobacter species maka akan dimasukan ke golongan late onset.
Gambar 1.
Gambaran Pemberian Terapi Empiris Antibiotika pada pasien VAP
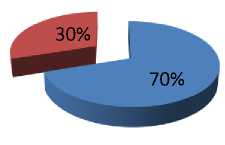
-
■ sesuai guidelines
-
■ tidak sesuai guidelines
Dari 20 sampel yang didapatkan, sebanyak 14 pasien (70%) masuk kategori VAP early onset dan 6 pasien lainnya (30%) masuk kategori VAP late onset. Pada 14 pasien VAP early onset terdapat 13. pasien (93%) yang memperoleh terapi empiris sesuai dengan ATS Guidelines 2005 dan 1 pasien (7%) yang tidak sesuai. Sedangkan pada pasien VAP late onset terdapat 1 orang (16%) yang memperoleh terapi empiris antibiotik yang sesuai ATS Guidelines 2005 dan 5 orang sisanya (84%) tidak sesuai (Gambar 2)
Gambar 2.
Kesesuaian Terapi Empiris Antibiotik berdasarkan Kategori VAP
15
10
5
0
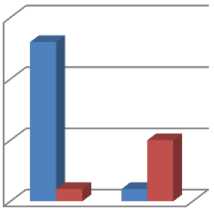
■ VAP early onset
■ VAP late onset
sesuai tidak
sesuai
PEMBAHASAN
Penelitian ini menunjukan jika pemberian terapi empiris antibiotika di RSUP sanglah yang sesuai dengan ATS Guidelines 2005 sebanyak 14 kasus dari total 20 kasus atau sebesar 70%, sedangkan yang tidak sesuai sebanyak 6 kasus atau sebesar 30 % selama periode Januari 2014-Juli 2014.
Ketidaksesuaian yang ditemukan pada 6 sampel ini merupakan penggunaan jenis antibiotik yang tidak sesuai dengan diagnosis kategori VAP. Dari 6 sampel yang tidak sesuai, 5 sampel merupakan pasien dengan VAP late onset (3 orang diberikan seftriakson, 1 orang diberi sefiksim, dan 1 orang lagi mendapat seftriakson, levofloksasin
dan sefoperazon-sulbactam), dan 1 sampel merupakan pasien dengan VAP early onset yang diberikan amoksisilin.
Komorbiditas
Sampel pasien VAP dengan terapi empiris antibiotik yang tidak sesuai dengan ATS Guidelines 2005 memiliki komorbiditas sebagai berikut:
-
a) 14039663: multiple trauma, efusi pleura, hipocalcemia, hipoalbumin
-
b) 14016711: CAP, ADHF, Grave disease, Hipertensi Terkontrol
-
c) 14032735: subdural hematoma (post
trepanasi), hipertensi heart disease.
-
d) 1254397: Syok sepsis, CAP, post cardiac arrest, diabetes mellitus tipe 2
-
e) 14000748: Spondylolysis, abses pleura, pneumonia
-
f) 14015898: trauma tumpul abdomen
Amoksisilin diberikan pada pasien dengan komorbiditas community acquired pneumonia (CAP), acute decompensated heart failure (ADHF), Grave disease, dan Hipertensi terkontrol. Amoksisilin termasuk dalam golongan beta lactam yang bekerja dengan cara menghambat sintesis dinding sel bakteri. Antibiotik ini memiliki indikasi untuk digunakan pada pasien dengan gangguan jantung.5
Seftriaksone diberikan pada pasien dengan komorbiditas trauma kepala, trauma tumpul abdomen, dan sepsis. Selain efektif untuk menangani infeksi pneumonia, seftriaksone juga mampu mempenetrasi hingga cairan cerebrospinal sehingga dapat digunakan untuk mencegah infeksi pada otak. Seftriaksone juga digunakan untuk mencegah terjadinya sepsis.6
Antibiotika
Sampel pasien VAP dengan terapi empiris antibiotik yang tidak sesuai dengan ATS Guidelines 2005 jenis antibiotik sebagai berikut:
-
a) 14039663 (VAP late onset): seftriakson
-
b) 14016711 (VAP early onset): amoksisilin
-
c) 14032735 (VAP late onset): seftriakson
-
d) 1254397 (VAP late onset): seftriakson,
levofloksasin, sefoperazon-sulbactam
-
e) 14000748 (VAP late onset): sefiksim
-
f) 14015898 (VAP late onset): seftriakson
Seftriaksone dan sefiksim termasuk dalam antibiotika golongan cephalosphorin generasi ke-3. Sefalosporin generasi ke-3 memiliki tingkat
keaktifan yang lebih rendah pada gram positif aerobic cocci dan tingkat keaktifan yang tinggi pada gram negative aerobes seperti Hemophilus influenza, Enterobacteriaceae (e.g. Escherichia coli, Klebsiella species, Proteus mirabilis, Providencia). Seftriaksone tidak efektif untuk Pseudomonas aeruginosa. Sedangkan Sefiksim tidak efektif terhadap methicillin-susceptible staphylococcus aureus, dan tidak bisa dipakai secara rutin mengeliminasi Streptoccocus pneumoni.7
Tanggungan Kesehatan
Pada subjek yang ditanggung oleh JKBM dan BPJS pemberian antibiotika tambahan yang tidak termasuk dalam ATS Guidelines 2005 masuk di dalam daftar tanggungan obat antibiotika. Berikut adalah daftar obat antibiotika yang ditanggung dalam JKBM dan BPJS berdasarkan Keputusan Menteri Kesehatan Republik Indonesia Nomor 328/MENKES/SK/VIII/2013.8,9
-
• Beta-lactam: amoksisilin, ampisilin,
penisilin, sefadroksil, sefaleksin, sefazolin, sefepim, sefiksim, sefotaksim, sefpodoksim, sefoperazon, seftazidim, seftriaksone, sefuroksim
-
• Tetrasiklin: doksisiklin, oksitetrasiklin HCL, tetrasiklin
-
• Kloramfenikol
-
• Sulfa-trimetoprim: kotrimoksazol
-
• Makrolid: azitromisin, eritromisin,
klaritomicin, klindamicin, spiramisin
-
• Aminoglikosida: amikasin, gentamisin,
kanamisin, streptomisin
-
• Kuinolone: levoflokasin, ofloksasin,
siprofloksasin
-
• Lain-lain: meropenem, metronidazole,
vankomisin
Tanggungan umum dan asuransi tidak bisa dijelaskan lebih lanjut oleh penulis dikarenakan tidak adanya data lengkap jenis asuransi, biaya tanggungan serta jenis antibiotika yang ditanggung oleh asuransi tersebut.
Pemberian antibiotika tambahan yang dipengaruhi oleh tanggungan pasien adalah sefoperazone sulbactam. Pada pasien yang diberikan obat ini mendapat tanggungan asuransi. Sefoperazone temasuk dalam golongan sefalosporin yang bekerja dengan cara menghambat sintesis dinding bakteri, sedangkan sulbactam adalah penghambat beta lactamase, yang bekerja untuk meningkatkan aktifitas antibakteri dari sefoperazone.
SIMPULAN
Insiden pasien dengan ventilator associated pneumonia (VAP) di ruang ICU RSUP Sanglah sebanyak 20 pasien atau 30% dari total 62 pasien yang menggunakan ventilator. Dari 20 pasien tersebut angka kesesuaian pemberian terapi empiris antibiotika pada pasien VAP dengan ATS Guidelines 2005 sebesar 70% sedangkan yang tidak sesuai sebesar 30%. Faktor yang paling banyak mempengaruhi ketidaksesuaian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah adalah faktor komorbiditas, diikuti dengan faktor karakteristik antibiotika, dan yang terakhir adalah faktor tanggungan kesehatan.
DAFTAR PUSTAKA
-
1. Nicasio A, Eagye K, Nicolau D, Shore E, Palter M, Pepe J, Kuti. Pharmacodynamicbased clinical pathway for empiric antibiotik choice in patients with ventilator-associated pneumonia. Journal of Critical Care. 2010; 25, 69–77
-
2. Kollef MHM. Prevention of Hospital-Associated Pneumonia and Ventilator-Associated Pneumonia. Critical Care Medicine. 2004; 32:1396-1405
-
3. Koenig, S, Truwit. J. Ventilator-Associated Pneumonia: Diagnosis, Treatment, and
Prevention. Clin. Microbiol. Rev, Oct. 2006; p. 637–657 Vol. 19, No. 4
-
4. American Thoracic Society Board of Director. Guidelines for the Management of Adults with Hospital-acquired, Ventilator-associated, and Healthcare-associated Pneumonia. Am J Respir Crit Care Med. 2005; (171):388–416
-
5. Kaur PS, Rao R, Nanda S. Amoxicillin: A Broad Spectrum Antibiotic. Int J Pharm Pharm Sci. 2011; Vol 3, Issue 3, 3037
-
6. MIMS Indonesia. MIMS Indonesia Petunjuk Konsultasi Ed 12 2012/2013. Pramudianto, Arlina dan Evaria (Eds). Jakarta. BIP. 2012
-
7. Levison, Matthew E. Β-Lactam. 2013. Tersedia di
http://www.merckmanuals.com/professional/i nfectious_diseases/bacteria_and_antibacterial _drugs/%CE%B2-lactams.html#v1604434.
Diakses pada 31 Oktober 2014
-
8. Tandio, D., Manuaba, A. 2016. Safety
Procedure for Biosafety and Controlling a Communicable Disease: Streptococcus Suis. Bali Medical Journal 5(2): 74-77.
DOI:10.15562/bmj.v5i2.220
-
9. MANUABA, Amertha Putra. PROSEDUR PENGGUNAAN ALAT PERLINDUNGAN DIRI DAN BIOSAFETY LEVEL 1 DAN 2. Intisari Sains Medis, [S.l.], v. 6, n. 1, p. 117-
123, june 2016. ISSN 2503-3638. Available at:
http://isainsmedis.id/ojs/index.php/ISM/article /view/91. Date accessed: 30 june 2016.
5
Discussion and feedback