ACTIVE LOWER RANGE OF MOTION BERBANTU KAYU REFLEKSI MENINGKATKAN KELEMBABAN KAKI PASIEN DIABETES MELITUS TIPE II
on
Community of Publishing in Nursing (COPING), p-ISSN 2303-1298, e-ISSN 2715-1980
ACTIVE LOWER RANGE OF MOTION BERBANTU KAYU REFLEKSI MENINGKATKAN KELEMBABAN KAKI PASIEN DIABETES MELITUS TIPE II
Ni Made Ayu Rahayuni*1, I Made Sukarja1, I Wayan Surasta1 1Jurusan Keperawatan Politeknik Kesehatan Kemenkes Denpasar *korespondensi penulis, e-mail: ayu.rahayuni@gmail.com
ABSTRAK
Neuropati otonom sudomotorik menurunkan fungsi kelenjar ekrin sehingga kulit kaki menjadi kering dan pecah-pecah yang menjadi penyebab diabetic foot. Tujuan penelitian ini adalah mengetahui pengaruh Active Lower Range of Motion (ROM) berbantu kayu refleksi terhadap kelembaban kaki pasien diabetes melitus tipe II. Penelitian ini dilaksanakan selama 2 minggu menggunakan quasi eksperimental dengan pre and posttest group design with control group. Sampel sebanyak 36 pasien DM tipe II dikelompokkan menjadi dua kelompok, yakni kelompok perlakuan yang diberi latihan Active Lower ROM berbantu kayu refleksi dan kelompok kontrol diberi perlakuan standar. Kriteria inklusi meliputi DM ≥3 tahun, rutin menggunakan terapi DM, berusia ≥50 tahun, dan tidak memiliki ulkus diabetik atau gangrene. Data kelembaban diambil menggunakan alat SK-IV Digital Moisture Monitor for Skin. Rata-rata kelembaban pada kelompok perlakuan mengalami peningkatan dari 24,75% menjadi 43,48% dengan p value 0,000. Sedangkan pada kelompok kontrol terjadi peningkatan dari 27,1% menjadi 32,4% dengan p value 0,000. Hasil uji independent sample t-test antara kelompok perlakuan dengan kontrol menghasilkan p value 0,000 (α=0,05). Kesimpulan dari penelitian ini bahwa terdapat pengaruh yang signifikan antara latihan Active Lower ROM berbantu kayu refleksi dengan kelembaban kaki pasien DM tipe II. Hasil penelitian diharapkan dapat menjadi salah satu alternatif latihan fisik dalam basis keseharian yang dapat dilakukan oleh pasien DM tipe II untuk mencegah terjadinya neuropati diabetikum.
Kata kunci: active lower range of motion, diabetes melitus, kelembaban kaki, neuropati otonom sudomotorik, wooden roller reflexology
ABSTRACT
Sudomotor autonomic neuropathy decrease the function of the sweat glands (eccrine) so that the skin of the foot becomes dry and cracked may predispose the diabetic foot. This study aimed to determine the effect of active lower range of motion assisted by wooden reflexology roller on the foot moisture of diabetic patient. In this quasi-experimental research with pre and post-test design with the control group, 36 diabetic patients with T2DM ≥3 years, aged ≥50 years, and did not have diabetic or gangrenous ulcers were grouped into the treatment group, which was given an active lower range of motion assisted by wooden reflexology roller, and the control group, which was given standard treatment. The average humidity of the treatment group increased from 24,75% to 43,48% with the p value 0,000. While the control group’s feet moisture increased from 27,1% to 32,4% with p-value 0,000. The p value of independent sample t-test between treatment group and control resulted 0,000 (α = 0,05). According to the results, it can be concluded that there was a significant influence between active role ROM assisted wood reflection and the moisture of DM type II patient's feet. The results of the study were expected to be an alternative to physical exercise on a daily basis that is recommended for type II DM patients to reduce the signs and symptoms of diabetic neuropathy.
Keywords: active lower range of motion, diabetes mellitus, feet moisture, sudomotor autonomic neuropathy, wooden roller reflexology
19
PENDAHULUAN
Diabetes melitus (DM) merupakan suatu kondisi meningkatnya kadar gula darah yang terjadi akibat terganggunya sekresi insulin, kerja insulin, atau kedua-duanya. Sejak tahun 2015, prevalensi DM terus mengalami peningkatan secara global yakni dari 415 juta (8,3%) menjadi 424,9 juta (8,8%) pada tahun 2017 (International Diabetes Federation, 2017). Jumlah penderita DM di Indonesia meningkat dalam dua tahun terakhir dari 9,8 juta pada tahun 2015 menjadi 10,3 juta penduduk pada tahun 2017. 90% penderita DM mengidap DM tipe 2 mengalami produksi insulin yang tidak adekuat dan tubuh tidak mampu merespon insulin sehingga terjadi kondisi hiperglikemia (Rahmawati & Hargono, 2018).
Kondisi hiperglikemia kronis menyebabkan perlekatan glukosa melalui reaksi glikosilasi nonenzimatik pada jaringan interstitial dan pembuluh darah sehingga terbentuk advanced glycosylated end product (AGEs) sehingga terjadi gangguan aliran pada pembuluh darah sampai pembuluh darah kecil (mikroangiopati) yang menginduksi proses neurodegenerasi (Boulton, 2005). Hipoksia jaringan neuron mengakibatkan degenerasi jaringan saraf, tepatnya bagian aksonal dan demielinisasi segmental sehingga terjadi gangguan hantaran impuls pada saraf perifer (Kumar et al, 2007).
Neuropati perifer terjadi pada saraf sensorik, neuropati motorik, dan neuropati otonom dan akan menimbulkan tanda dan gejala yang berbeda. Bila terjadi pada saraf otonom akan menyebabkan neuropati sudomotorik. Disfungsi saraf sudomotorik menyebabkan penurunan produksi keringat akibat degenerasi postganglionic sudomotor axon (Morgeson et al, 2013). Penelitian menunjukkan prevalensi disfungsi sudomotor terjadi pada 29% dari semua pasien dan 84,5% dari pasien dengan neuropati perifer yang berkorelasi dengan durasi diabetes yang lebih lama, gangguan kontrol glikemik, dan tingkat HbA1c yang lebih tinggi (Shivaprasad et
al, 2018). Penelitian lainnya menunjukkan dari 110 responden dengan Diabetic Peripheral Neuropathy (DPN), sebanyak 93 orang memiliki rata-rata nilai electrochemical skin conductance (ESC) 43,7 (±18,7). Hasil ini lebih rendah dibandingkan pada pasien non-DPN (69,3± 13,8). Hasil penelitian menunjukkan neuropati sudomotorik cenderung terjadi pada orang dengan DPN (Goel et al, 2017).
Penurunan kelembaban kulit terutama pada kaki akan berisiko terjadinya foot ulceration yang diawali dengan rusaknya jaringan lunak kaki, terbentuknya fisura di sela-sela jari kaki atau kulit yang kering serta terbentuknya kalus (Smeltzer & Bare, 2008). Luka yang kecil dapat semakin memburuk dan menjadi luka yang lebih besar sehingga sulit disembuhkan bila tidak dilakukan perawatan kaki dan kontrol gula darah yang tepat. Studi menunjukkan sebanyak 115 (95%) dari 121 responden dengan
ulkus kaki diabetikum mengalami
kekeringan pada kulit telapak kaki (Tentolouris et al, 2010).
Penurunan kelembaban kulit pada penderita DM dapat diatasi dengan memperbaiki vaskularisasi kaki dengan melakukan latihan pada kaki. Salah satu latihan yang bisa diterapkan kepada pasien dengan DM adalah Active Lower ROM yang dapat meningkatkan kekuatan otot, meningkatkan fleksibilitas sendi, dan mengurangi tekanan pada plantar kaki sehingga terjadi peningkatan sirkulasi perifer (Colberg et al, 2010). Suhu akan meningkat pada otot yang aktif sebagai hasil dari metabolisme sehingga terjadi dilatasi vaskular. Peningkatan aliran darah meningkatkan produksi nitrit oksida (NO) yang berguna menjaga endotel (lapisan dinding). NO dapat memacu pembentukan endothelial derive relaxing factor (EDRF) yang berperan dalam vasodilatasi arteri. Pembuluh vena memompa darah ke jantung secara lebih aktif mengakibatkan sirkulasi darah arteri yang mengangkut 20
nutrisi dan oksigen menuju pembuluh darah perifer menjadi lebih lancar (Ganong, 2008). Sirkulasi yang lancar akan mempermudah transportasi suplai oksigen dan nutrisi melalui vasa nervorum menuju saraf sehingga fungsi saraf meningkat (Boissaud-Cooke et al, 2015)
Teknik berikutnya yakni refleksi dilakukan pada plantar kaki penderita DM akan menimbulkan rangsangan berupa pijatan pada titik saraf pada telapak kaki yang berhubungan dengan organ yang bermasalah yakni pankreas untuk menstimulasi pembentukan insulin oleh pancreas (Lisanawati et al, 2015). Teknik refleksi yang dilakukan pada studi ini menggunakan alat refleksi kayu yang memiliki permukaan menonjol untuk menekan titik-titik refleksi pada telapak kaki namun tidak membahayakan kaki pasien. Alat refleksi kayu digelindingkan secara bergantian dengan kaki kanan dan kiri (Sliz et al, 2012). Latihan fisik bagi diabetesi dianjurkan selama kurang lebih 30-45 menit setiap hari untuk memperbaiki viskositas darah sehingga aliran darah kolateral meningkatkan perbaikan fungsi vasodilator endotel, respon inflamasi, metabolism musculoskeletal dan oksigenasi jaringan (Antono, 2008).
Department of Rehabilitation Services The Ohio State University
METODE
Penelitian dilakukan dengan metode quasi eksperimental, pre and post-test design with control group. Penelitian ini melibatkan 18 responden pada setiap kelompok yang dipilih dengan teknik purposive sampling dengan kriteria inklusi: riwayat menderita DM tipe II ≥ 3 tahun, rutin mengkonsumsi terapi DM, usia ≥ 50 tahun, mampu melakukan aktivitas mandiri, tidak menderita kelainan persendian.
Latihan ini tidak dianjurkan pada pasien DM tipe 2 yang mengalami pembengkakan pada sendi, inflamasi atau daerah sekitar persendian yang mengalami
Medical Center (2012) menjelaskan latihan ROM untuk kaki bagian ankle dilakukan sedikitnya dua kali sehari selama 15 menit. Latihan dilakukan dengan posisi duduk di kursi. Pasien menggelindingkan roll kayu ke depan dengan membentuk sudut sendi lutut ± 1600 atau secara maksimal hingga terasa tarikan pada sendi lutut, otot betis, dan sendi pergelangan kaki (ketika gerakan ke depan upayakan roll kayu ditahan oleh jari-jari kaki). Kemudian gelindingkan roll kayu ke arah belakang dengan membentuk sudut sendi lutut ±600 atau secara maksimal hingga terasa tarikan pada sendi lutut, otot betis, dan sendi pergelangan kaki (ketika gerakan ke belakang upayakan untuk ditahan dengan menggunakan tumit).
Studi pendahuluan yang dilaksanakan pada pasien DM di Puskesmas I Denpasar Utara pada tanggal 27 Januari 2018 memperoleh data dari 10 pasien diabetes melitus yang telah dinilai kelembaban kulit kakinya, ditemukan kedua kaki pada 7 pasien (70%) memiliki kulit kering dan pecah-pecah. Jumlah ini dapat dikatakan cukup tinggi, namun di Puskesmas I Denpasar Utara belum ada program khusus untuk mengatasi kulit kaki kering pada pasien diabetes melitus.
cedera dan yang memiliki ulkus diabetik dan gangren.
Active Lower ROM berbantu kayu refleksi dilakukan minimal dua kali sehari selama dua minggu, dari tanggal 21 April sampai dengan 5 Mei 2018 di Puskesmas I Denpasar Utara dan Puskesmas II Abiansemal. Pengukuran kelembaban pada kedua kelompok saat pre dan post-test menggunakan SK-IV Digital Moisture Monitor for Skin.
Penelitian ini telah mendapat
persetujuan dari lembaga Komisi Etik Penelitian Fakultas Kedokteran Universitas Udayana / Rumah Sakit Umum Pusat Sanglah Denpasar pada tanggal 12 April 21
2018 dengan nomor 856/UN14.2.2/PD/KEP/2018 dan Komisi Etik Penelitian Kesehatan Poltekkes Denpasar tanggal 16 April 2018 dengan nomor LB.02.03/EA/KEPK/0110/2018. Data dianalisis dengan analisis univariat HASIL PENELITIAN
dan uji bivariat menggunakan uji t berpasangan pada masing-masing kelompok dan uji t tidak berpasangan antara kelompok perlakuan dan kelompok kontrol.
Tabel 1. Distribusi Kelembaban Kaki Pasien DM Tipe II Pada Pre Test dan Post-Test
|
Pemeriksaan |
Pre-test |
Post-test | ||
|
Perlakuan |
Kontrol |
Perlakuan |
Kontrol | |
|
Rata-rata |
24,75 |
27,1 |
43,48 |
32,40 |
|
Max |
35,17 |
41,39 |
58,56 |
41,75 |
|
Min |
15,64 |
13,10 |
32,13 |
23,27 |
|
SD |
5,40 |
6,67 |
7,31 |
5,51 |
|
Titik Pemeriksaan | ||||
|
Ibu jari |
30,17 |
29,22 |
47,68 |
36,71 |
|
Jari tengah |
27,94 |
31,31 |
49,74 |
36,40 |
|
Jari kelingking |
27,79 |
31,10 |
48,28 |
36,38 |
|
Metatarsal head 1 |
28,14 |
30,45 |
52,20 |
34,89 |
|
Metatarsal head 3 |
28,37 |
30,89 |
54,45 |
34,76 |
|
Metatarsal head 5 |
25,38 |
32,51 |
57,30 |
36,26 |
|
Medial |
21,27 |
22,51 |
36,81 |
28,73 |
|
Lateral |
20,85 |
23,24 |
38,22 |
28,10 |
|
Tumit |
14,47 |
15,54 |
21,24 |
20,85 |
|
Dorsum |
23,17 |
24,41 |
28,87 |
30,94 |
Hasil analisis univariat pada penelitian ini adalah sebagai berikut: dari 20 titik yang telah diukur menggunakan SK-IV Digital Moisture Monitor for Skin, rata-rata kelembaban kulit telapak kaki pada kelompok perlakuan sebelum dilakukan latihan adalah 24,75% (standar deviasi 5,40) dan pada kelompok kontrol adalah 27,1% (standar deviasi 6,67).
Distribusi kelembaban terendah terletak pada tumit pada kedua kelompok.
Hasil post-test menunjukkan rata-rata kelembaban kaki pasien DM pada kelompok perlakuan lebih tinggi (43,48%; standar deviasi 7,31) dibandingkan kelompok kontrol dengan selisih rata-rata 11,97%. Distribusi kelembaban kaki setelah perlakuan menunjukkan bahwa terjadi peningkatan kelembaban di semua titik.
Tabel 2. Kelembaban Kaki Pasien DM Tipe II Pada Pengukuran Awal dan Akhir Pada Kelompok Perlakuan dan Kontrol
|
Grup |
Selisih Variabel Mean SD p value Mean |
|
Perlakuan |
Sebelum 24,75 5,40 Setelah 43,48 7,31 18,72 0,000 |
|
Kontrol |
Sebelum 27,1 6,67 Setelah 32,4 5,51 5,3 0,000 |
Uji t berpasangan pada kelompok perlakuan dan kontrol didapatkan nilai p value kurang dari 0,05 sehingga hal ini
menunjukkan bahwa terjadi peningkatan kelembaban kaki yang bermakna.
22
Tabel 3. Analisis Pengaruh Latihan Active Lower ROM Berbantu Kayu Refleksi Terhadap Kelembaban Kaki Pasien DM Tipe II
|
Kelompok |
Rerata |
SD |
95% CI |
p value |
t |
|
Perlakuan |
18,72 |
5,39 |
10,20 - 16,63 |
0,000 |
8,51 |
|
Kontrol |
5,30 |
3,96 |
Hasil analisis di atas dapat ditarik kesimpulan bahwa active lower range of motion berbantu kayu refleksi berpengaruh terhadap kelembaban kaki pasien diabetes melitus tipe II.
Berdasarkan hasil uji paired t-test pada kelompok perlakuan dan kelompok kontrol diperoleh data tingkat rata-rata kelembaban kaki pasien DM tipe II yang disajikan dalam bentuk gambar di bawah ini:
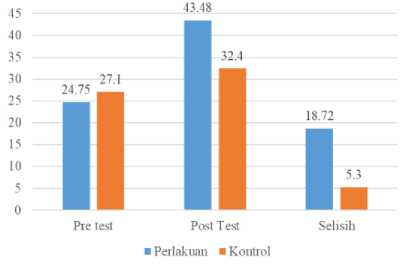
Gambar 1. Perbandingan Tingkat Kelembaban Kaki Pasien Sebelum dan Sesudah Diberikan Latihan pada Kelompok Perlakuan dan Kontrol
PEMBAHASAN
Kelembaban kaki responden sebelum melakukan latihan Active Lower ROM berbantu kayu refleksi pada kelompok perlakuan dan kontrol menunjukkan kedua kelompok mengalami penurunan kelembaban pada telapak kaki dengan kelembaban terendah berada pada tumit. Sebuah penelitian menunjukkan dari 130 responden yang mengalami DM, ditemukan 99 responden (76,2%) mengalami kaki yang kering, pecah-pecah, dan mengalami fisura (Reis et al, 2015). Penelitian lain menyebutkan kelembaban terendah terdapat pada bagian tumit (22,82%) (Sukarja dkk, 2016). Hal ini terjadi karena pada area ini terjadi penurunan perspirasi sehingga kulit pada bagian tumit mudah mengalami retak-retak. Munculnya fisura di bagian superfisial dan dalam terjadi paling banyak di bagian tumit akibat adanya neuropati otonom (Makoto et al, 2012).
Masih rendahnya rata-rata kelembaban pada kedua kelompok pada pengukuran awal disebabkan kontrol glikemik yang belum maksimal sehingga glukosa dalam darah mengakibatkan perlekatan glukosa melalui reaksi glikosilasi nonenzimatik. Glikosilasi kolagen jaringan vaskular pada akhirnya akan membentuk irreversible AGE yang menyebabkan kerusakan di pembuluh darah pada sel saraf, sehingga hal ini akan memicu terjadinya hipoksia lokal di dalam neuron saraf perifer yang menstumulasi proses neuropati sudomotorik (Boulton, 2005). Disfungsi saraf sudomotorik mengakibatkan degenerasi postganglionic sudomotor axon dan mengganggu produksi keringat dengan cara mengurangi inervasi kelenjar keringat dan merusak fungsinya sehingga kelenjar ekrin tidak mampu memproduksi keringat (Shibasaki & Crandall, 2010).
23
Terdapat peningkatan rata-rata kelembaban pada kelompok perlakuan dan kelompok kontrol karena adanya aktivitas fisik yang dilakukan oleh kedua kelompok. Namun kenaikan yang terjadi pada kelompok perlakuan lebih signifikan dibandingkan kelompok kontrol yang disebabkan adanya perbedaan intensitas aktivitas fisik yang dilakukan oleh kedua kelompok. Sebuah penelitian menyatakan aktivitas fisik memiliki keterkaitan yang signifikan dengan terjadinya neuropati diabetik dengan OR = 3,571. Sehingga hal ini menunjukkan penderita dengan pola aktivitas fisik yang rendah mempunyai resiko terhadap terjadinya neuropati diabetik 3,571 kali daripada penderita dengan pola aktivitas fisik yang cukup (Rahmawati & Hargono, 2018).
Salah satu dari empat pilar dalam pengelolaan diabetes melitus untuk mencegah terjadinya komplikasi khususnya diabetic foot adalah dengan latihan fisik. Latihan fisik memicu peningkatan hormon epinefrin yang berfungsi meningkatkan aliran darah sehingga terjadi dilatasi pembuluh darah pada otot. Suhu akan meningkat sebagai hasil dari metabolisme sehingga akan terjadi dilatasi vakular dan mendorong produksi NO yang merangsang pembentukan EDRF yang memegang peranan penting dalam vasodilatasi atau pelebaran arteri (Ganong, 2008). Aliran darah yang lancar akan memudahkan nutrien masuk ke dalam sel sehingga dapat memperbaiki fungsi sel target, salah satunya sel saraf. Hal ini akan mencegah timbulnya neuropati, dengan begitu latihan fisik merupakan langkah utama dalam pencegahan neuropati (Sunarto, 2012).
Perbedaan yang signifikan antara kelembaban kaki sebelum dan sesudah latihan Active Lower ROM berbantu kayu refleksi disebabkan karena dilakukannya suatu metode latihan fisik tambahan yang berfokus pada sirkulasi tungkai kaki yang dilakukan secara rutin. Latihan fisik yang diterapkan menggabungkan dua metode latihan yang telah teruji efikasinya
terhadap sirkulasi kaki penderita DM tipe 2, yakni Active Lower ROM dan refleksi kaki yang dibantu dengan sebuah tongkat kayu dengan tonjolan pada permukaan. Alat ini digelindingkan dengan telapak kaki sehingga mampu memberikan tekanan pada telapak kaki. Penelitian Widyawati dkk (2010) yang menggunakan Active Lower ROM mampu meningkatkan sirkulasi perifer pasien DM tipe 2 yang ditunjukkan dengan adanya peningkatan rata-rata skor Ankle Brachial Index (ABI) dari 0,92 menjadi 0,97 (p value 0,004) Efikasi dari refleksi kaki untuk peningkatkan sirkulasi perifer dibuktikan oleh penelitian Yuwono yang memperoleh kenaikan rata-rata ABI yang sangat signifikan dari sebelum perlakuan yakni 0,9338 menjadi 1,0191 (p value 0,000)
yang bermakna refleksi kaki dapat meningkatkan aliran darah dan perfusi pada jaringan perifer (Yuwono et al, 2015). Berdasarkan hal tersebut, dapat dibuktikan dengan mengkolaborasikan kedua metode ini efektif untuk meningkatkan kelembaban kulit telapak kaki pasien DM tipe 2.
Kelembaban kaki pasien DM tipe II pada pengukuran awal dan akhir pada kelompok kontrol menunjukkan bahwa terdapat perbedaan yang signifikan antara kelembaban kaki kelompok kontrol pada pengukuran awal dan akhir. Beberapa hal dapat menjadi alasan atas signifikannya hasil uji beda pada kelompok kontrol pada penelitian ini. Meningkatnya rata-rata kelembaban pada kelompok kontrol disebabkan oleh berbagai macam faktor diantaranya aktivitas senam lansia yang dilakukan setiap minggu di Puskesmas dan konsumsi obat antidiabetik. Penelitian menunjukkan latihan fisik senam menurunkan kadar gula darah pada penderita DM tipe II yakni dari 240,27 mg% dengan standar deviasi 11,56 mg% menjadi 210,14 mg% dengan standar deviasi 15,93 mg% (p value = 0,0001) (Indriani et al, 2004).
Uji t tidak berpasangan menunjukkan p value 0,000 (p value > α = 0,05) yang 24
dapat disimpulkan bahwa terdapat perbedaan bermakna kelembaban kaki pasien DM tipe II antara kelompok perlakuan yang diberikan latihan Active Lower ROM berbantu kayu refleksi dengan kelompok kontrol yang hanya diberikan perlakuan standar. Hal ini sejalan dengan penelitian Suari (2015) yang menyatakan bahwa terdapat perbedaan signifikan antara rata-rata ABI kaki kelompok perlakuan yang mendapat perlakuan berupa Active Lower ROM dengan kelompok kontrol (p value = 0,002 < 0,05). Penelitian Yuwono et al (2015) terkait pijat refleksi kaki menunjukkan bahwa terdapat peningkatan ABI pada kelompok responden yang diberikan terapi pijat refleksi kaki secara
SIMPULAN
Simpulan dari penelitian ini sebagai berikut: 1) Rata-rata kelembaban
kelompok perlakuan dan kelompok kontrol pada pre-test yakni 24,75% dan 27,1%; 2) Rata-rata kelembaban pada kelompok perlakuan yakni 43,48%, kelembaban pada kelompok perlakuan lebih signifikan dibandingkan rata-rata kelembaban yang terjadi pada kelompok kontrol 32,40%; 3) Terdapat perbedaan yang bermakna nilai rata-rata kelembaban pada kelompok perlakuan antara sebelum dan sesudah diberikan latihan Active Lower ROM berbantu kayu refleksi dengan p value 0,000; 4) terdapat perbedaan yang
bermakna nilai rata-rata kelembaban pada
DAFTAR PUSTAKA
Antono, D. (2008). Peran Intervensi Perifer pada Kasus Kaki Diabetik. Medistra Hospital. https://www.medistra.com/
Boissaud-Cooke, M., Pidgeon, T. E., & Tunstall, R. (2015). The Microcirculation of Peripheral Nerves: The Vasa Nervorum. In Nerves and Nerve Injuries (Vol. 1). Elsevier Ltd. https://doi.org/10.1016/B978-0-12-410390-0.00039-1
Boulton, A. J. M. (2005). Management of Diabetic Peripheral Neuropathy. Clinical Diabetes, 23(1), 9–15.
Colberg, S. R., Sigal, R. J., Fernhall, B., Regensteiner, J. G., Blissmer, B. J., Rubin, R. R., Chasan-Taber, L., Albright, A. L., &
signifikan lebih tinggi dibandingkan peningkatan nilai ABI kelompok responden yang tidak diberikan terapi pijat refleksi kaki (p value = 0,000).
Hasil penelitian ini menunjukkan bahwa kedua teknik latihan Active Lower ROM dan pijat refleksi bila dilakukan secara simultan terbukti mampu meningkatkan sirkulasi perifer sehingga kelembaban kaki pasien DM tipe 2 bisa meningkat. Selain itu, intensitas latihan yang dilakukan kelompok perlakuan sudah sesuai dengan teori yang dianjurkan oleh PERKENI (2015) tiga sampai empat kali dalam seminggu selama 30 menit atau lebih.
kelompok kontrol antara pengukuran awal dengan pengukuran akhir dengan p value 0,000; 5) Terdapat pengaruh Active Lower ROM berbantu kayu refleksi terhadap kelembaban kaki pasien DM tipe II pada kelompok perlakuan dan kontrol.
Peneliti berharap latihan active lower ROM berbantu kayu refleksi nantinya dapat menjadi salah satu alternatif latihan fisik dalam basis keseharian yang dianjurkan kepada pasien DM tipe II untuk mengurangi tanda dan gejala neuropati diabetikum. Hasil penelitian ini diharapkan dapat menjadi referensi untuk intervensi keperawatan secara komprehensif terkait pencegahan komplikasi lebih lanjut.
Braun, B. (2010). Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: Joint position statement.
Diabetes Care, 33(12).
https://doi.org/10.2337/dc10-9990
Department of Rehabilitation Services The Ohio State University Medical Center. (2012) ‘Ankle Range of Motion Exercises’, (614).
Ganong, W. (2008). Buku Ajar Fisiologi
Kedokteran (22nd ed.). EGC.
Goel, A., Shivaprasad, C., Kolly, A., Sarathi H. A., V., & Atluri, S. (2017). Comparison of
electrochemical skin conductance and vibration perception threshold measurement
25
in the detection of early diabetic neuropathy. PLOS ONE, 12(9), e0183973.
https://doi.org/10.1371/journal.pone.018397 3
Indriani, P., Supriyatno, H., & Santoso, A. (2004). Pengaruh Latihan Fisik; Senam Aerobik Terhadap Penurunan Kadar Gula Darah pada Penderita DM Tipe 2 di Wilayah Puskesmas Bukateja Purbalingga. Media Ners, 1(2),
89–99.
https://doi.org/10.14710/NMJN.V1I2.717
International Diabetes Federation. (2017). Eighth Edition.
Kumar, V., Cotran, R. S., & Robbins, S. L. (2007). Robbins Basic Pathology (7th ed.). Elsevier Inc.
Lisanawati, R., Hasneli, Y., & Hasanah, O. (2015). Perbedaan Sensitivitas Tangan Dan Kaki Sebelum dan Sesudah Dilakukan Terapi Pijat Refleksi pada Penderita Diabetes Melitus Tipe II. 2(2).
Makoto, O., Sanada, H., Nagase, T., Minematsu, T., & Ohashi, Y. (2012). International Journal of Nursing Studies Factors associated with deep foot fissures in diabetic patients: A cross-sectional observational study.
International Journal of Nursing Studies, 49(6), 739–746.
https://doi.org/10.1016/j.ijnurstu.2012.01.00 7
Morgeson, F. P., Aguinis, H., Waldman, David, A., & Sengiel, Donald, S. (2013). A device to measure secretion of individual sweat glands for diagnosis of peripheral neuropathy.
Personnel Psychology, 1–29.
https://doi.org/10.1111/peps.12055.This
PERKENI. (2015). Konsensus Pengendalian dan Pencegahan Diabetes Melitus Tipe 2 di Indonesia 2015. In Perkeni. Pengurus Besar Perkumpulan Endokrinologi Indonesia (PB PERKENI).
https://doi.org/10.1017/CBO9781107415324 .004
Rahmawati, A., & Hargono, A. (2018). Faktor
Dominan Neuropati Diabetik pada Pasien DM Tipe II di RSUD Dr. Soewandhi Surabaya. Jurnal Berkala Epidemiologi, 6(1), 78–89.
https://doi.org/10.20473/jbe.v6i1.2018.
Reis, M. K., Mario, J. S., & Ferreira, M. C. (2015). Main risk factors for diabetic foot. 7(Suppl 1), 2015. https://doi.org/10.1186/1758-5996-
7-S1-A26
Shibasaki, M., & Crandall, C. G. (2010).
Mechanisms and controllers of eccrine sweating in humans. Frontiers in Bioscience (Scholar Edition), 2(69), 685–696.
Shivaprasad, C., Amit, G., Anish, K., Rakesh, B., Anupam, B., & Aiswarya, Y. (2018).
Clinical correlates of sudomotor dysfunction in patients with type 2 diabetes and peripheral neuropathy. Diabetes Research and Clinical Practice.
https://doi.org/10.1016/j.diabres.2018.03.00 4
Sliz, D., Smith, A., Wiebking, C., Northoff, G., & Hayley, S. (2012). Neural correlates of a single-session massage treatment. Brain
Imaging and Behavior, 6(1), 77–87.
https://doi.org/10.1007/s11682-011-9146-z
Smeltzer, S. C., & Bare, B. G. (2008). Buku Ajar Keperawatan Medikal Bedah Volume 2 (8th ed.). EGC.
Suari, P. W. (2015). Pengaruh Pemberian Active Lower Rom Terhadap Perubahan Nilai
Ankle Brachial Index Pasien DM Tipe 2 Di Wilayah Puskesmas II Denpasar Barat.
Jurnal Ilmu Keperawatan FK Unud, 3(1).
Sukarja, I. M., Sukawana, I. W., & Wedri, N. M. (2016). Senam kaki meningkatkan kelembaban kulit kaki pada diabetisi. Jurnal Gema Keperawatan, 9(1), 95–234.
Sunarto, N. (2012). Edukasi Penanggulangan
Bencana Lewat Sekolah.
Tentolouris, N., Voulgari, C., Liatis, S., Kokkinos, A., Eleftheriadou, I., Makrilakis, K., Marinou, K., & Katsilambros, N. (2010). Moisture Status of the Skin of the Feet Assessed by the Visual Test Neuropad Correlates With Foot Ulceration in Diabetes. Diabetes Care, 33(5), 1112–1114.
https://doi.org/10.2337/dc09-2027
Widyawati, I. Y., Irawaty, D., & Sabri, L. (2010). Active Lower Range of Motion Reduce the Sign and Symptom of Diabetic Neuropathy. Ners, 5(2), 107–117.
Yuwono, P., Khoiriyati, A., & Sari, N. K. (2015). Pengaruh Terapi Pijat Refleksi Kaki Terhadap Ankle Brachial Index (ABI) pada Pasien Diabetes Melitus Tipe 2. Journal of Nursing Science, 10(20), 53–64.
26
Volume 10, Nomor 1, Februari 2022
Discussion and feedback